- 1. 【🎞️ 32秒】歯が割れる原因とは?歯根破折のリスクと予防法
- 2. 🔍 歯根破折とはどんな状態?
- 2.1. 📘 歯の構造と歯根破折の位置
- 2.2. 🔨 完全破折と不完全破折の違い
- 2.3. 🧠 神経のない歯が割れやすい理由
- 3. 💥 歯根破折の原因
- 3.1. 🦷 差し歯による応力集中
- 3.2. 🚑 外傷や事故による破折
- 3.3. 🦷 ブリッジや延長ブリッジによる過剰負荷
- 3.4. 🧱 メタルコア vs ファイバーコアの違い
- 3.5. 🧬 破折しやすい顔立ちと噛み合わせ(ブレーキーフェイシャル)
- 4. 😨 歯根破折を起こしやすい人の特徴
- 4.1. 🦾 咬合力が強い人
- 4.2. 😬 歯ぎしり・食いしばり・噛みしめの習慣がある人
- 4.3. 👴 加齢による歯の脆弱化
- 5. 🚨 歯根破折の初期症状と進行パターン
- 5.1. ⚠️ 初期の違和感と噛んだときの痛み
- 5.2. 🌡 腫れ・膿・フィステルなどの感染症状
- 5.3. 🗓 1日目〜7日目の症状の変化ステップ
- 6. 🔎 歯根破折の診断方法
- 6.1. 👁 視診・触診で見極める
- 6.2. 🩻 レントゲン・CT画像の限界と工夫
- 6.3. 🎨 染色による可視化
- 6.4. 🧪 補綴物の除去で見える破折ライン
- 7. 🛠 歯根破折の治療法と選択肢
- 7.1. 🧷 保存可能な場合の治療(接着・ファイバー補強)
- 7.2. ❌ 抜歯になるケースとその判断基準
- 7.3. 🦷 抜歯後の選択肢(インプラント・ブリッジ・義歯)
- 7.3.1. ① インプラント治療
- 7.3.2. ② ブリッジ治療
- 7.3.3. ③ 義歯(部分入れ歯)
- 8. ⏳ 歯根破折を放置した場合のリスク
- 8.1. 🤢 膿・臭い・炎症の拡大
- 8.2. 🦴 歯槽骨吸収と顎骨炎の可能性
- 8.3. 🛌 入院が必要になる深刻な例
- 9. 🛡 歯根破折の予防法
- 9.1. 🦷 咬合力のコントロールと咬合調整
- 9.2. 😬 ナイトガード(マウスピース)の活用
- 9.3. 🥕 硬い物を避けるなど日常の注意点
- 9.4. 🩺 半年に1回の定期検診の重要性
- 10. 📝 まとめ|歯根破折は早期発見と正確な診断がカギ
- 11. 📍 江戸川区篠崎で歯根破折にお悩みの方へ
- 12. 【動画】差し歯やブリッジが取れた時の応急処置
- 13. 筆者・院長

「差し歯が痛む」「噛むと違和感がある」「歯ぐきが腫れて膿が出てきた」──これらの症状、もしかすると“歯根破折”が原因かもしれません。
歯根破折とは、歯の根元にヒビや割れが生じる状態で、早期に発見・対応しないと抜歯に至ることもあります。
本記事では、歯根破折の原因・症状・診断方法・治療法、そして放置した場合のリスクや予防法まで、歯科医の視点からわかりやすく解説します。大切な歯を守るために、ぜひ最後までお読みください。
【🎞️ 32秒】歯が割れる原因とは?歯根破折のリスクと予防法
🔍 歯根破折とはどんな状態?
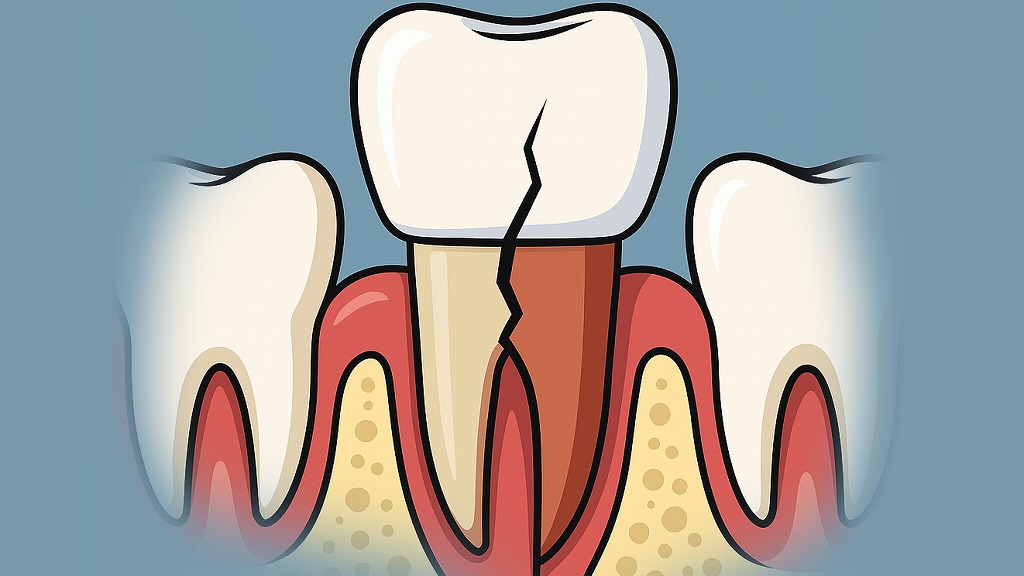
歯根破折(しこんはせつ)とは、歯の「根っこ」にあたる部分が割れたり、ヒビが入ったりした状態を指します。歯は見えている「歯冠(しかん)」部分だけでなく、歯ぐきの下に隠れた「歯根(しこん)」によって支えられています。この歯根が損傷すると、痛みや腫れ、膿といった症状が現れるだけでなく、抜歯が必要になる可能性も高くなります。
歯根破折は「完全に割れている状態(完全破折)」と「ヒビが入っている状態(不完全破折)」に分かれ、見た目では気づきにくいのが特徴です。そのため、多くの場合は「歯ぐきの腫れが治らない」「噛むと痛い」などの症状を通じて初めて気づかれます。
📘 歯の構造と歯根破折の位置
歯は大きく分けて「歯冠(しかん)」と「歯根(しこん)」に分かれます。歯冠は歯ぐきから上に出ている部分で、噛む役割を持ちます。一方、歯根は歯ぐきの下に埋まっており、歯槽骨(しそうこつ)という骨の中で歯をしっかり固定している部分です。
歯根破折が起きるのはこの「歯根」部分であり、深い場所で破折していると肉眼では見えません。診断にはレントゲンやCT、歯科医の経験が必要となります。破折の位置が浅い場合は接着などの保存治療が可能なこともありますが、歯槽骨の深部で割れていると抜歯が必要になることが多いです。
🔨 完全破折と不完全破折の違い
歯根破折には「完全破折」と「不完全破折」の2種類があります。
- 完全破折:歯の根が縦に真っ二つに割れてしまった状態。ヒビが根の先まで達しており、保存はほぼ不可能で抜歯になるケースが多い。
- 不完全破折:歯根の一部にヒビが入った状態。早期に発見できれば、接着治療やファイバーコアによる補強など歯を残せる可能性があります。
特に縦割れの破折は深刻で、治療が難航します。「痛みがあるがレントゲンに異常がない」という場合でも、歯根破折の可能性があるため注意が必要です。
🧠 神経のない歯が割れやすい理由
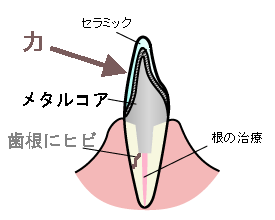
根管治療(神経を取る治療)を行った歯は、一見正常に見えても内部が脆くなっています。神経が無くなると血液供給が止まり、木で言えば「枯れ木」のような状態になってしまうのです。
さらに、神経を取った歯には差し歯を固定するために金属やファイバーの「土台(コア)」が入ります。このコアが力を一点に集中させることで、歯根に亀裂が生じやすくなります。
特にメタルコア(金属製の土台)は硬く、強い咬合力が加わると歯根が真っ二つに割れてしまうことも。現代ではファイバーコアの方が歯根破折のリスクを抑えやすいとされていますが、どちらにしても「神経のない歯」は日常的な負荷で割れやすく、日々のメンテナンスが重要です。
💥 歯根破折の原因
歯根破折は突然起こることが多く、気づいた時にはすでに進行しているケースも少なくありません。特に神経を取った歯や差し歯は、構造的に破折のリスクが高まります。ここでは、歯根破折を引き起こす主な原因について、症例や噛み合わせの特徴を含めて詳しく解説します。
🦷 差し歯による応力集中
差し歯は、神経を取った歯の中に土台(コア)を立てて、その上から人工の歯(クラウン)を被せた構造です。一見丈夫に見えますが、土台が一箇所に力を集中させやすく、根の内部にひびが入りやすくなります。
特に「メタルコア(金属製の土台)」は硬いため、噛む力が一点に集中しやすく、縦にスパッと割れてしまう“完全破折”が起こりやすいのです。前歯や小臼歯などの単根歯(根が1本しかない歯)で多く見られます。
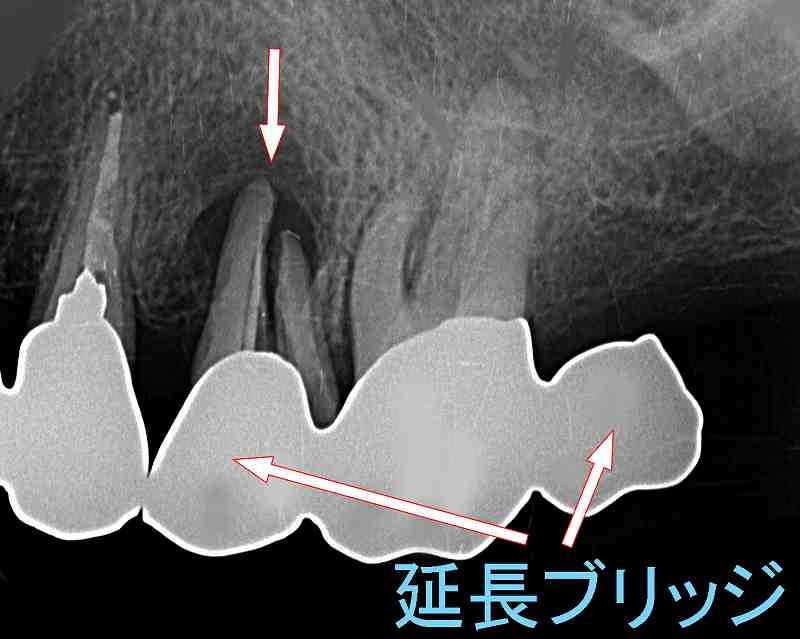
上顎第2小臼歯が歯根破折
歯根破折した第2小臼歯(神経は無い)は、5番6番7番の延長ブリッジの土台になっています。
第2小臼歯が歯根破折を起こした原因は、延長ブリッジの土台になっていたということだけではなく、 反対側の第一大臼歯、第二大臼歯がともに無いため、ほとんど破折した側で噛んでいたことが負担荷重となり、応力集中が起きたと考えられます。
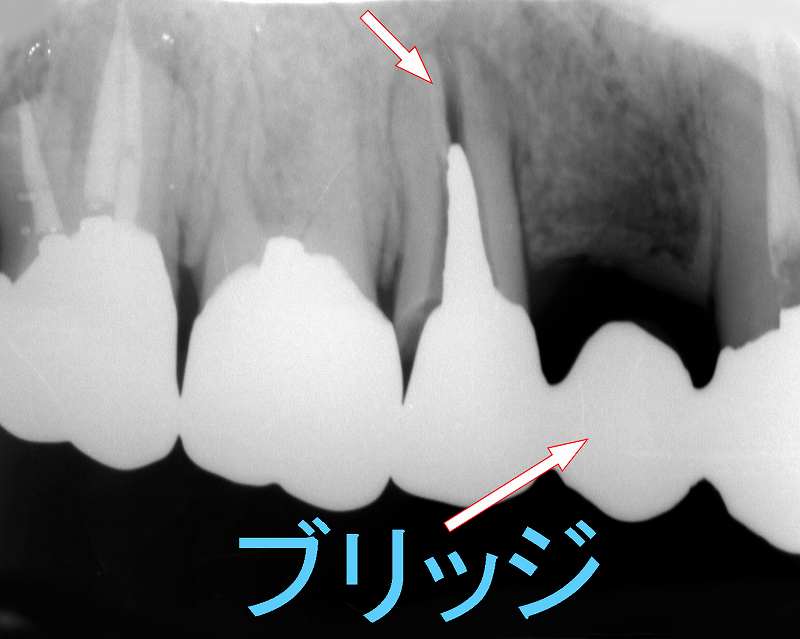
上顎5番が歯根破折
第一小臼歯が欠損し、3番・4番・5番の3本連結のブリッジの支台となったことで5番に応力が集中し歯根破折を起こしたものと考えられます。
5番は神経が取られメタルコアが装着されています。 メタルコアも歯根破折の一因と考えられます。また、この症例でも反対側の奥歯2本が欠損しているため、ほとんど破折した歯の側で噛んでいました。
🚑 外傷や事故による破折
転倒やぶつけた衝撃など、**突然の強い力が歯に加わった際に起こるのが「外傷性の歯根破折」**です。交通事故やスポーツ外傷、転倒による打撲などが典型的な原因です。
外傷による破折は、破折の位置が歯茎の奥深くまで及ぶケースが多く、抜歯が避けられないこともあります。とくに前歯部は外傷を受けやすく、見た目や噛み合わせへの影響も大きいため、マウスガードの使用や事故後の早期受診が大切です。
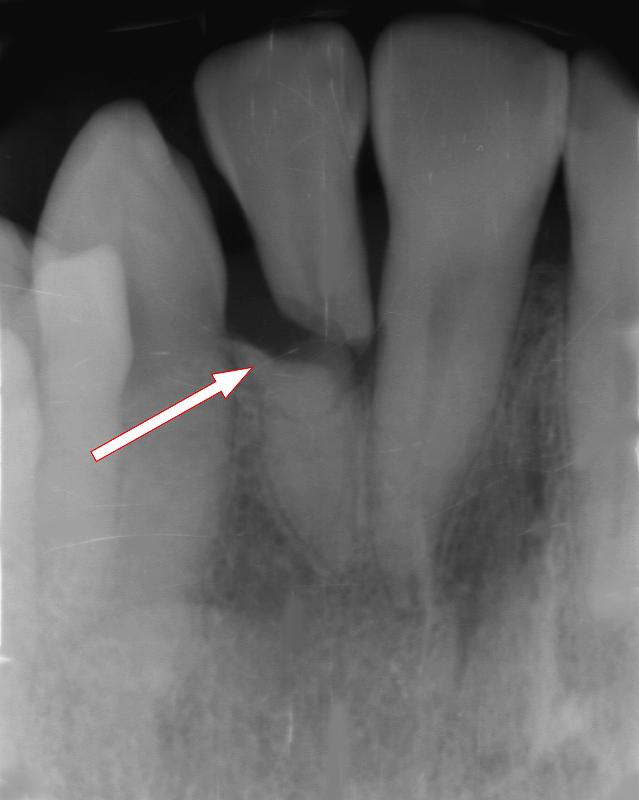
外傷で上顎2番が歯根破折
上顎2番が歯根破折したレントゲン画像です。外傷によって 歯槽骨の深い位置で割れているため抜歯以外の選択肢はありません。
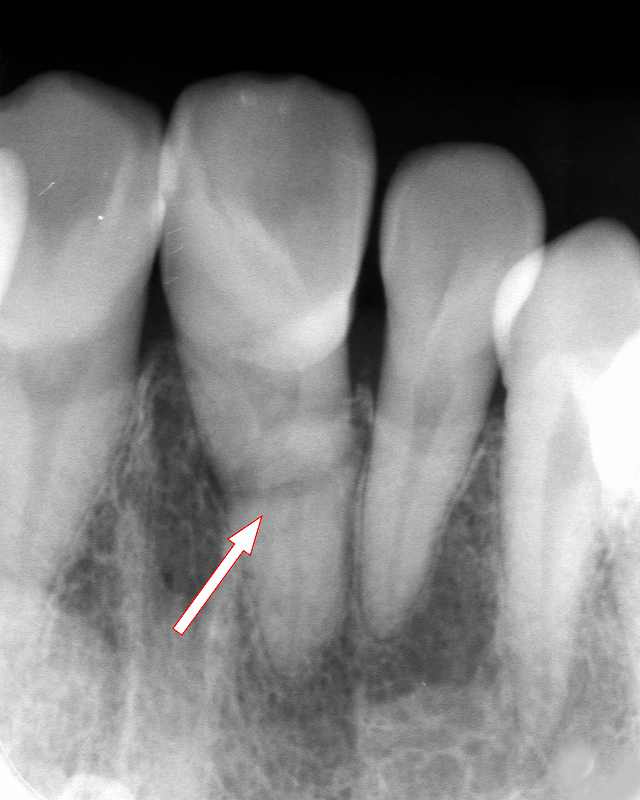
外傷で上顎1番が歯根破折
上顎1番に強い外力が加わることによって歯根が破折したレントゲン写真です。この症例も保存は不可能で抜歯をすることになりました。
🦷 ブリッジや延長ブリッジによる過剰負荷
ブリッジとは、失った歯の両隣の歯を支えとして人工歯を橋のようにかける治療法です。特に「延長ブリッジ(片側だけで支えるブリッジ)」の場合、土台の歯に過剰な力が加わるため、歯根破折のリスクが高まります。
例えば、反対側に奥歯がなく片側でばかり噛んでいるような場合、ブリッジの支台歯が割れる症例も珍しくありません。ブリッジは便利な治療法ですが、支える歯への負担が大きいため、長期的な視点でのリスク管理が必要です。
🧱 メタルコア vs ファイバーコアの違い
神経を取った歯に入れる土台(コア)は、**メタルコア(保険適用の銀合金など)**と、**ファイバーコア(ガラス繊維強化樹脂)**の2種類が主流です。
- メタルコアは非常に硬く、歯よりも硬度が高いため、強い咬合力が加わると歯根の一点に負荷がかかり破折を引き起こしやすい。
- ファイバーコアはしなやかで歯に似た硬さを持ち、力を分散させやすく破折のリスクを下げることができます。
そのため、現在では審美性・耐久性・歯根破折予防の観点からもファイバーコアが推奨される傾向にあります。
🧬 破折しやすい顔立ちと噛み合わせ(ブレーキーフェイシャル)
顔の形や筋肉の使い方も、歯根破折のリスクに関係しています。特に、エラが張った「ブレーキーフェイシャル(短顔型)」の方は、咬合力が非常に強い傾向があります。これは、噛む筋肉(咬筋)が垂直に走っており、歯に強い力がかかりやすい構造だからです。
このような方は、天然歯であっても破折することがあり、マウスピースによる保護や咬合調整などの予防的対応が重要です。特に夜間の歯ぎしりがある場合は、早めの対応が歯を守るカギになります。
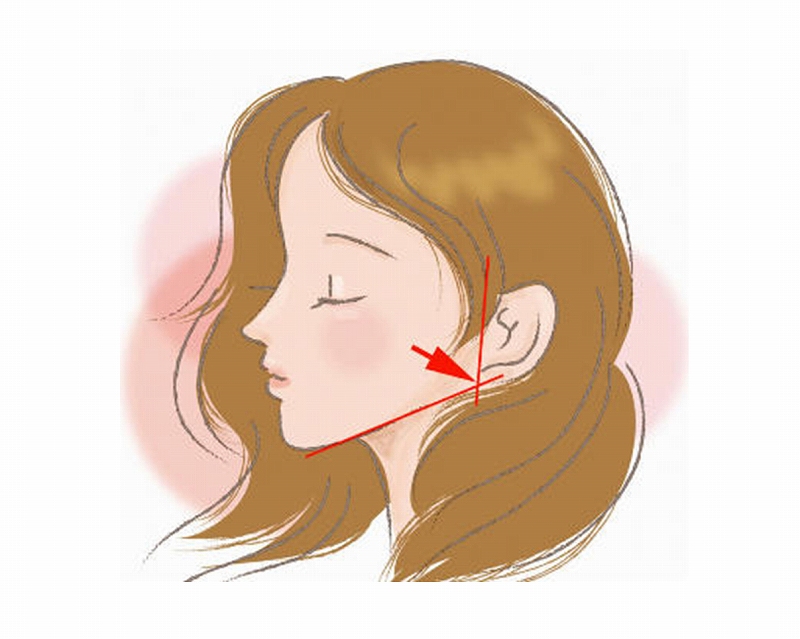
ブレーキーフェイシャル
歯根破折はブレーキーフェイシャルの人に天然歯であっても見られます。
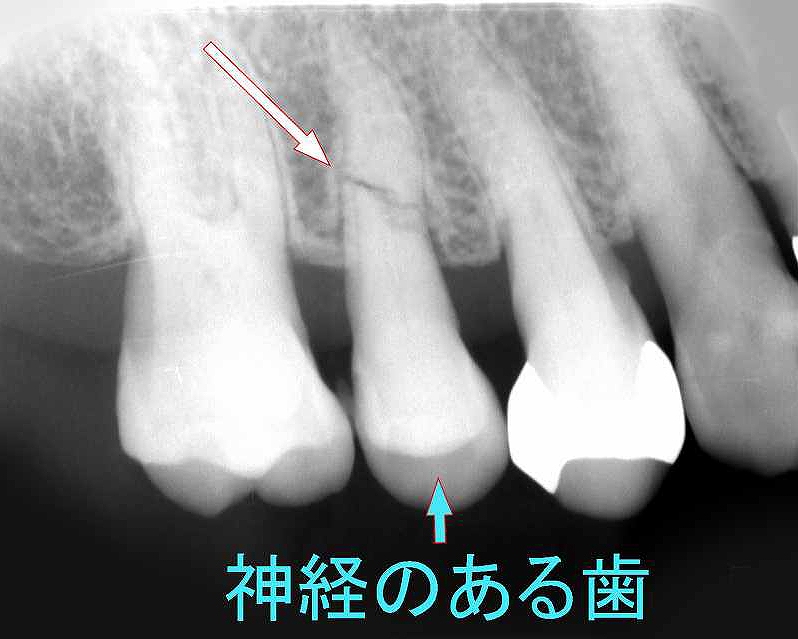
神経のある歯が歯根破折
通常の生活で歯根破折した症例です。神経のある上顎第二小臼歯に歯根破折が起こっています。ブレーキーフェイシャルの方は筋肉が垂直方向に走っているため、噛み込む力が強い傾向にあります。
😨 歯根破折を起こしやすい人の特徴
歯根破折は偶発的なトラブルに見えて、実は**「なりやすい人」には共通した傾向**があります。特に、咬合力の強さや生活習慣、加齢などが深く関係しています。自分がリスクの高いタイプかどうかを知ることで、破折を未然に防ぐことも可能です。以下では、歯根破折を起こしやすい人の特徴について詳しく解説します。
🦾 咬合力が強い人
咬合力(こうごうりょく)とは、上下の歯で噛むときに発揮される力のことです。この力が平均以上に強い方は、知らないうちに歯根へ過剰な負荷をかけてしまっていることがあります。
特に、エラが張っている「短顔型(ブレーキーフェイシャル)」の方は、咬筋が発達しており垂直方向の力が強くなりやすいです。このような方は、天然歯であっても歯根破折を起こすリスクが高まります。
また、食事中だけでなく、無意識の噛みしめ癖がある場合も歯根にかかる力が増し、特に神経を抜いた歯などでは破折が起こりやすくなります。
😬 歯ぎしり・食いしばり・噛みしめの習慣がある人

夜間の歯ぎしり(ブラキシズム)や日中の食いしばり癖は、歯にとって大きなストレスとなります。これらの癖がある人は、強い力が歯に断続的にかかることで、歯根内部にヒビが入りやすくなり、最終的に破折に至ることがあります。
特に厄介なのが「寝ている間の歯ぎしり」です。自覚がないことが多く、朝起きたときの顎の疲れや歯ぐきの腫れ、詰め物の破損などで初めて気づくケースもあります。
このような習慣がある方には、**ナイトガード(就寝時用マウスピース)**の使用が強く推奨されます。歯にかかる力を分散し、歯根破折のリスクを大幅に下げることができます。
👴 加齢による歯の脆弱化
年齢を重ねるにつれて、歯の内部構造は徐々に変化し、象牙質が硬く脆くなる傾向があります。また、加齢によって唾液の量が減少したり、歯周病が進行したりすると、歯を支える周囲の組織も弱くなり、わずかな力でも破折につながることがあります。
さらに、過去に根管治療や差し歯処置を受けた歯が多い高齢者では、破折リスクの高い「神経のない歯」や「土台の入った歯」が口腔内に増えることになります。加齢そのものがリスクというよりも、「過去の治療歴と組み合わさってリスクが高くなる」ということです。
🚨 歯根破折の初期症状と進行パターン
歯根破折は、初期のうちはレントゲンにも写らず見逃されやすいのが特徴です。しかし、破折は自然治癒しないため、放置すれば確実に悪化します。ここでは、歯根破折に気づくための初期症状や、時間の経過とともに現れる変化を具体的に解説します。
⚠️ 初期の違和感と噛んだときの痛み
歯根破折の始まりは、**「何となく違和感がある」「噛んだときに一瞬だけ痛い」**といった非常に軽い症状です。明らかな腫れや激痛はないため、多くの人が「気のせい」と思って放置してしまいます。
特に注意が必要なのは、神経を取った歯(差し歯など)です。神経がないため、「ズキズキする痛み」は出ず、代わりに噛んだ瞬間の圧力痛や歯の揺れとして現れることがあります。この段階で受診すれば、破折の範囲が小さく、保存治療できる可能性も残されています。
🌡 腫れ・膿・フィステルなどの感染症状
歯根のヒビが大きくなっていくと、そこに細菌が侵入し、歯周組織に感染が起こります。このとき現れるのが次のような症状です:
- 歯ぐきの腫れ
- 押すと違和感がある
- 膿の排出による嫌な臭い
- フィステル(膿の出口となるできもの)
フィステルは歯ぐきに小さな白い腫れができ、その中から膿が出たり、押すとネバついた液体が出ることもあります。こうなると、破折部分が細菌の通り道となり、症状が慢性化・進行しやすくなります。
🗓 1日目〜7日目の症状の変化ステップ
破折の進行は緩やかなケースもあれば、急激に悪化することもあります。以下は、典型的な進行パターンです。
※なお、症状の進行スピードは個人差がありますが、一度でも症状が出た場合は速やかに受診するのが鉄則です。
STEP
01
【当日】
歯根破折が起こった瞬間はパッキと音がして「あっ痛い!」程度の症状です。

STEP
02
【1日目】
噛んだときの痛みが増してきて、食事中に気になるレベルになります。歯が少し揺れるような感覚も。
STEP
03
【2日目】
歯ぐきに軽度の腫れが出始め、押すと少し痛い。見た目ではっきりした変化が出始める時期です。
※ 歯根の割れ方によりますが、ここまでの症状の変化は、もう少し長い経過(1週間程度)を辿る場合もあります。

STEP
04
【7日目】
腫れが大きくなり、膿が出たり強い口臭を感じることもあります。咬合痛や自発痛(何もしてなくても痛む)が出始め、生活に支障を来すレベルに。

🔎 歯根破折の診断方法
歯根破折は、歯ぐきの中に隠れた「根の部分」が割れてしまうため、肉眼では見えにくく、診断が難しい症状のひとつです。初期にはレントゲンにも写らないことが多く、診断には複数の検査と歯科医師の経験が必要になります。以下では、歯根破折を見つけ出すための代表的な診断方法をご紹介します。

👁 視診・触診で見極める
診断の第一歩は、歯科医師による丁寧な視診と触診です。歯ぐきに腫れがないか、フィステル(膿の出口)ができていないか、指や器具で軽く押して痛みの有無を確認します。
また、歯の動揺(ぐらつき)や、噛んだときの反応から、「通常の虫歯や歯周病とは異なる症状」であることに気づくことも多いです。とくに、「咬んだときだけ痛い」「指で押すと響く感じがする」などの訴えは、歯根破折を疑う重要なヒントになります。
🩻 レントゲン・CT画像の限界と工夫
次に行うのが、**デンタルレントゲンやCT(3D画像)**による画像診断です。ただし、ヒビや細かい破折線は非常に薄く、初期段階ではレントゲンに写らないケースが多々あります。
そのため、歯科医院では複数の角度から撮影を行ったり、CTを使って立体的に歯根の状態をチェックすることで、破折の有無を判断する材料を増やします。
ただし、画像だけで「確定診断」はできない場合があるため、以下に紹介する他の診断手段と組み合わせることが大切です。
🎨 染色による可視化
破折線がレントゲンに映らない場合には、**歯を特殊な染料で染めてヒビの有無を確認する「染色法」**を用いることがあります。特に、クラウン(差し歯)や詰め物を外した後に、歯の表面にこの染料を塗ると、ヒビの部分だけに色が染み込むため、視覚的に破折ラインが浮き上がります。
この方法は、ヒビが浅い段階でも高確率で破折を確認できるため、保存可能かどうかを判断する材料にもなります。
🧪 補綴物の除去で見える破折ライン
確定診断が難しい場合には、被せ物(クラウン)や詰め物を一度外すことで内部の状態を直接確認する方法もあります。これにより、根管の内部や歯の中にある破折線が肉眼や拡大鏡で見えることもあります。
特に、歯に入っているメタルコア(金属製の土台)を外した際に、内部の割れがはっきり確認できるケースもあります。ただし、この方法はある程度の侵襲を伴うため、診断の確度を上げたうえで慎重に行われます。
🛠 歯根破折の治療法と選択肢
歯根破折は、放置しても自然に治ることはありません。しかし、破折の場所や深さ、感染の有無などによっては「歯を残す治療」も可能です。ここでは、歯根破折の進行度に応じた治療法と、歯を失った場合の代替手段について解説します。
🧷 保存可能な場合の治療(接着・ファイバー補強)
破折線が比較的浅く、歯ぐきの外からアクセスできる位置であれば、歯を残す保存治療が検討可能です。代表的な方法には以下があります。
- 破折線の接着修復:破折部に特殊な接着材を流し込み、ヒビを閉じる治療です。破折線が歯の根の上部にある場合に有効です。
- ファイバーコアで補強:歯の根管内にしなやかなガラス繊維製の「ファイバーコア」を設置し、歯根にかかる力を分散させて再破折を防ぐ方法です。
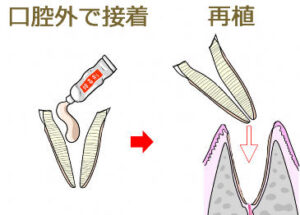
- 接着再植術:破折歯をいったん抜き、破折部分を修復した上で再び戻す方法。難易度は高いですが、保存を目指す選択肢のひとつです。
これらの治療が適用できるかどうかは、破折の深さ・方向・細菌感染の有無などで大きく変わります。早期発見・早期治療が歯を残す鍵です。
❌ 抜歯になるケースとその判断基準
残念ながら、以下のようなケースでは歯を残すことが困難で、抜歯が最善の選択となることがあります。
- 完全に縦に割れている(完全破折)
- 破折線が歯槽骨よりも深い位置に及んでいる
- 細菌感染が進行し、膿やフィステルができている
- 破折により歯根周囲の骨が吸収されている
とくに、破折が根の先端や歯槽骨の深部まで及んでいる場合は、どんなに接着しても安定性が得られず、保存しても再発や痛みのリスクが高いため、抜歯を選択することになります。
ただし、抜歯は最終手段です。すぐに歯を抜くのではなく、まずは正確な診断と他の治療法の可能性を歯科医師とよく相談することが大切です。
🦷 抜歯後の選択肢(インプラント・ブリッジ・義歯)
歯根破折によって抜歯を行った後は、歯の機能と見た目を回復するために補綴(ほてつ)治療を検討します。主な選択肢は以下の3つです。
① インプラント治療
人工の歯根(インプラント)を顎の骨に埋め込み、その上に人工歯を装着する方法です。天然歯に最も近い噛み心地と審美性が得られ、周囲の歯を削る必要がないという利点があります。
② ブリッジ治療
失った歯の両隣を削って支台にし、橋のように人工歯をかける方法。比較的短期間で完成し、保険適用の範囲でも対応可能ですが、健康な歯を削る必要があります。
③ 義歯(部分入れ歯)
取り外し式の人工歯です。歯を削る量が少なく、費用も抑えられますが、違和感がある・ずれやすいなどのデメリットがあります。
治療法の選択は、残っている歯の状態・費用・ご本人の希望に応じて変わります。歯を失っても、きちんと対処することで快適な生活を取り戻すことが可能です。
⏳ 歯根破折を放置した場合のリスク
歯根破折は、「見えない場所のトラブル」だからこそ放置されやすい症状です。しかし、破折した歯根は自然には治らず、時間が経つほど状態は悪化します。適切な治療を受けずに放置した場合、口腔内だけでなく全身にも影響を及ぼすおそれがあります。ここでは、放置による代表的な3つのリスクについて解説します。
🤢 膿・臭い・炎症の拡大
歯根にヒビが入ると、その隙間に口腔内の細菌が侵入し、内部で炎症や感染が進行します。破折部分は細菌の通り道となり、時間とともに以下のような症状が現れます:
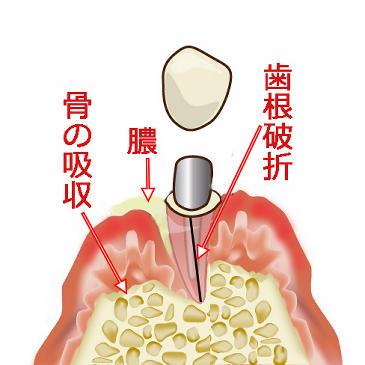
- 歯ぐきの腫れ・発赤
- 膿の蓄積によるフィステル(膿の出口)
- 口臭(ドブのような臭い)
こうした状態を「慢性化膿性炎症」と呼び、放っておくと膿が周囲の骨や組織にまで広がってしまいます。さらに膿が皮膚や鼻腔にまで達することもあり、美容的にも大きな問題となることがあります。
🦴 歯槽骨吸収と顎骨炎の可能性
歯根破折による感染が歯根の周囲に広がると、歯を支える「歯槽骨(しそうこつ)」が破壊されて吸収されていきます。これにより、破折した歯だけでなく、隣の健康な歯まで動揺(ぐらつき)や脱落のリスクを抱えることになります。
さらに悪化すると、「顎骨骨髄炎(がくこつこつずいえん)」と呼ばれる状態に進行することもあります。これは細菌が顎の骨の中にまで入り込み、骨そのものが炎症を起こす深刻な状態です。ここまで進行すると、治療には抗生剤や外科的な処置が必要になり、回復にも長い時間を要します。
🛌 入院が必要になる深刻な例
歯根破折を放置し、感染が全身に広がると「蜂窩織炎(ほうかしきえん)」や「敗血症(はいけつしょう)」といった命にかかわる重篤な合併症に至るケースもあります。
とくに以下のような状態は要注意です:
- 顔全体が腫れ、発熱や倦怠感を伴う
- 嚥下障害や開口障害(口が開かない)
- 首やのどのリンパ節の腫れ
これらは感染が顎や頸部の筋膜間に波及した兆候であり、場合によっては入院して点滴抗生剤による治療や外科的ドレナージが必要になることもあります。
🛡 歯根破折の予防法
歯根破折は、一度起きてしまうと元に戻すことが難しいトラブルです。だからこそ、日々の生活習慣や歯科医院での予防管理が非常に重要になります。ここでは、歯根破折を未然に防ぐための具体的な方法を4つの視点からご紹介します。
🦷 咬合力のコントロールと咬合調整
強い咬合力(噛む力)は、歯根に大きな負荷をかけ、ひび割れや破折の直接的な原因になります。とくに「神経のない歯」や「メタルコアの入った差し歯」は、力の集中により折れやすいため注意が必要です。
歯科医院では、咬合のバランス(噛み合わせの高さや左右の力の分散)を確認し、必要に応じて微調整することが可能です。これにより、特定の歯に負担が集中するのを防ぎ、歯根破折のリスクを軽減できます。
😬 ナイトガード(マウスピース)の活用
夜間の歯ぎしり・食いしばりは、自覚がなくても長時間にわたって強い力が歯に加わるため、歯根破折を引き起こしやすくなります。
その対策として有効なのが、就寝時に装着する「ナイトガード(マウスピース)」です。ナイトガードは、上下の歯の接触を防ぎ、噛む力を分散することで歯や歯根へのダメージを和らげる働きがあります。
「朝起きると顎が疲れている」「歯がすり減っている気がする」などの症状がある方は、歯科医院でナイトガードの作製を検討することをおすすめします。
🥕 硬い物を避けるなど日常の注意点
日常生活においても、歯根破折を防ぐための工夫が重要です。以下のような点に注意しましょう:
- 氷や硬い煎餅、骨付き肉などの硬い食べ物を避ける
- 差し歯で「前歯で袋を開ける」「道具代わりに使う」などは厳禁
- ストレスをためない(無意識の食いしばりの原因になる)
また、神経を取った歯やブリッジの支台歯は見た目以上に脆くなっているため、常に優しく扱う意識が大切です。日々のちょっとした心がけが、将来の破折を防ぐカギとなります。
🩺 半年に1回の定期検診の重要性
歯根破折の早期発見・予防には、定期的な歯科検診が不可欠です。歯科医院では、肉眼では確認できない小さな変化をレントゲンや診察で早期に発見することができます。
特に、過去に根管治療を受けた歯、差し歯やブリッジが入っている歯がある方は、破折の前兆を見逃さないよう、半年に1回はチェックを受ける習慣を持ちましょう。
定期検診では、咬み合わせの確認やナイトガードの効果チェック、クリーニングによる歯周病予防も行われるため、歯の総合的な健康維持にもつながります。
📝 まとめ|歯根破折は早期発見と正確な診断がカギ
歯根破折は、一度起こると自然には治らない深刻な症状です。しかし、すべてのケースが抜歯に直結するわけではありません。破折の位置や状態によっては、接着や補強などの保存的治療が可能な場合もあります。
特に、神経を取った歯や差し歯にはリスクが高く、**「噛むと違和感がある」「歯ぐきが腫れている」「膿が出る」**といった初期症状を見逃さないことが重要です。
- 歯根破折は自然治癒しない
- 早期に発見・対応できれば、抜歯を回避できるケースも
- 「なんとなく変」と感じた時こそ、すぐに歯科を受診
大切な歯を守るためには、自己判断せず、専門的な診断を早めに受けることが何よりの近道です。違和感を放置せず、「早めの行動」で歯の寿命を延ばしましょう。
📍 江戸川区篠崎で歯根破折にお悩みの方へ

「差し歯がグラグラする」「噛むと痛いけれど原因がわからない」──それは歯根破折のサインかもしれません。
江戸川区篠崎にある当院では、破折の早期発見・早期診断に力を入れ、できる限り“歯を残す治療”を大切にしています。
歯根破折は、状態によっては保存が可能なケースもありますが、放置してしまうと抜歯しか選択肢がなくなることも。
特に、神経を取った差し歯やブリッジの土台になっている歯は、割れやすく進行も早いため、「違和感があるな」と感じたら、早めの受診がカギです。
当院では、以下のような対応を行っています:
- 視診・触診・画像診断・染色による破折の多角的なチェック
- 保存可能な場合は接着・補強・再植治療のご提案
- 抜歯が必要なケースではインプラントやブリッジなど適切な補綴プランのご案内
- 夜間の歯ぎしり予防のためのナイトガードの作製
江戸川区篠崎周辺で「歯をできるだけ残したい」とお考えの方は、どうぞお気軽にご相談くだ
【動画】差し歯やブリッジが取れた時の応急処置
筆者・院長

深沢 一
Hajime FUKASAWA
- 登山
- ヨガ
メッセージ
日々進化する歯科医療に対応するため、毎月必ず各種セミナーへの受講を心がけております。
私達は、日々刻々と進歩する医学を、より良い形で患者様に御提供したいと考え、「各種 歯科学会」に所属すると共に、定期的に「院内勉強会」を行う等、常に現状に甘んずる事のないよう精進致しております。 又、医療で一番大切な事は、”心のある診療”と考え、スタッフと共に「患者様の立場に立った診療」を、心がけております。