- 1. 当院のインプラント治療が選ばれる理由
- 1.1. 難症例に対応できる当院の治療技術
- 2. 当院のインプラント治療ステップ:安心の治療プロセス
- 2.1. 当院のインプラント治療の流れをご紹介
- 2.2. 実際のインプラント治療の流れ
- 3. 失った歯を取り戻す:インプラントのメリットとデメリット
- 3.1. メリット
- 3.2. デメリット
- 4. インプラント手術のリスクと対策:下顎・上顎の安全性を徹底サポート
- 4.1. 当院ではやらなきゃよかったと後悔はさせません
- 4.2. 下歯槽神経とオトガイ神経麻痺のリスク
- 4.2.1. 下歯槽神経(下顎神経)とオトガイ神経の走行
- 4.2.2. インプラント手術時の下歯槽神経・オトガイ神経の穿孔や圧迫
- 4.2.3. 神経麻痺が起こったときの一般的な対処法
- 4.3. オトガイ下動脈・舌下動脈断裂のリスク
- 4.4. 上顎洞・鼻腔の穿孔(貫通)のリスク
- 4.4.1. 副鼻腔(上顎洞)や鼻腔の解剖学的位置
- 4.4.2. 急性副鼻腔炎
- 4.4.3. インプラントの迷入
- 4.4.4. 当院が実施しているリスク対策
- 5. 持病がある方へのインプラント手術:リスクと対策を徹底解説
- 5.1. 全身的リスクや局所的リスク
- 6. 江戸川区篠崎でリスクを抑えたインプラント治療をご希望の方へ
- 7. インプラント記事一覧
- 8. 【動画】奥歯を抜歯したまま放置すると?
- 9. 筆者・院長
当院のインプラント治療が選ばれる理由
日本口腔インプラント学会指導医による治療
Japan Society of Implantology Instructor
豊富な実績と専門性の高いインプラント治療
経験豊富で多数の症例実績!
江戸川区篠崎駅南口から徒歩1分のふかさわ歯科クリニック篠崎では、失った歯の回復方法としてインプラント治療をお薦めしております。インプラントは天然の歯に近い咬合力と審美性を持ち、取り外し不要で、天然歯への負担も軽減できる優れた治療法です。
インプラント治療は専門的な外科処置が必要となります。当院の担当歯科医師は、日本口腔インプラント学会の指導医であり、豊富な経験と実績を持っています。特に、骨が不足している難症例にも数多く対応してまいりました。
また、術前の準備とオペ環境の整備にも力を入れており、安心して治療を受けていただけます。
日本口腔インプラント学会は、数あるインプラント学会の中でも最も権威と歴史があり、その中でも指導医は最高の資格です。
インプラント治療の精度と安全性を高める最新技術
デジタルコンピュータによる3Dシミュレーション
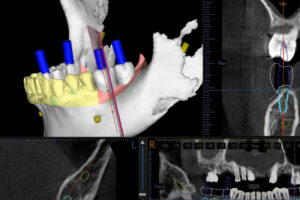
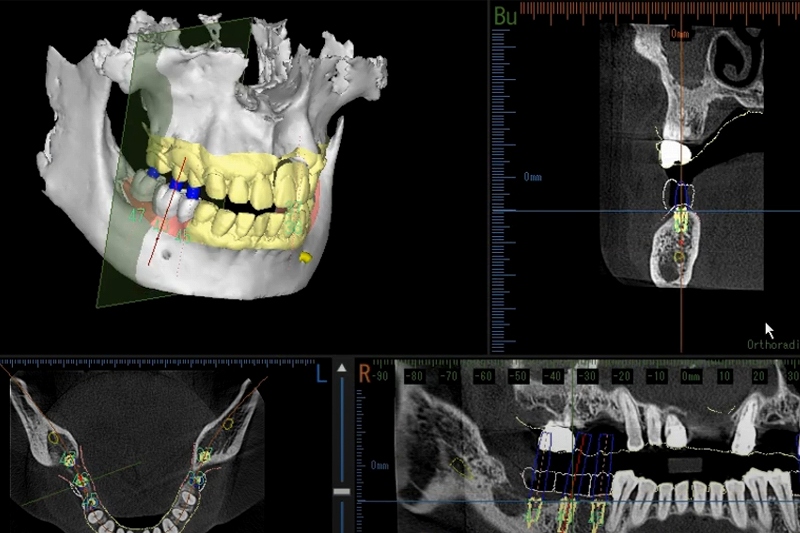
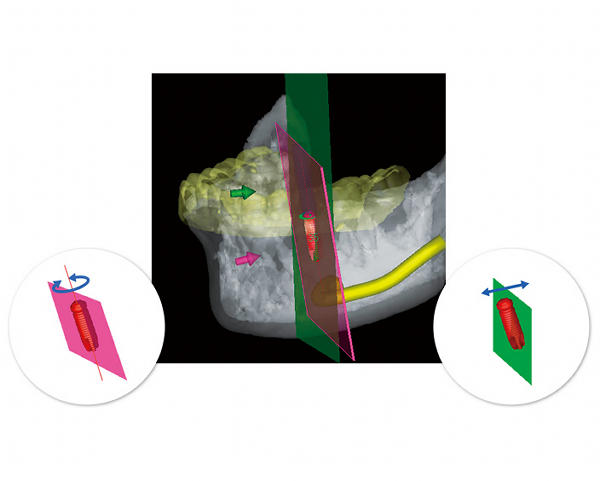
当院では、CTスキャナーと連携するLANDmarker®を使用しています。このソフトは、インプラントの埋入位置、方向、深度をデジタルコンピュータによる3Dシミュレーションで正確に計画できるツールです。
シミュレーションで得られたデータを基に、インプラント手術を安全に行うための「インプラント用サージカルガイド」を作成し、手術を行っています。サージカルガイドは、インプラントの挿入方向や深度を正確にガイドしてくれる装置です。そのため、下顎神経損傷や上顎洞穿孔のリスクをほぼゼロにすることができます。
当然のことながら、当院ではインプラント治療における医療事故は一件も発生しておりません。安心して治療を受けていただける環境を整えております。
安心して受けられるインプラント治療への配慮
インプラント手術において、ストレス(不安や緊張、恐怖心など)を感じる患者様は少なくありません。そこで当院では、できるだけ痛みを軽減するために、3段階に分けた麻酔注射を実施しております。
また、手術中の出血や音にも配慮し、精神的不安や身体的不安を和らげる工夫をしています。さらに、万が一の偶発症に備え、血管迷走神経反射などに対応するための生体情報モニタやAEDも常備しております。安心して治療を受けていただけるよう、万全の体制を整えております。
難症例のインプラント治療もお任せください
顎骨の量や高さが足りない、もしくは薄い、多数のインプラントが必要な場合など、他院でインプラント治療を断られてしまった方も、ぜひお気軽にご相談ください。
当院では、豊富な経験と専門知識を持つ歯科医師が手術から上部構造まで、治療のすべてを担当します。これにより、患者様のご要望にお応えできる可能性が高くなります。安心して治療を受けていただけるよう、全力でサポートいたします。

難症例に対応できる当院の治療技術
Difficult case
インプラント手術の1回法と2回法について
インプラント手術には1回法と2回法がありますが、当院ではより成功率の高い2回法(2ピースインプラント)を採用しています。
2回法のメリットは、顎や歯茎の骨が少ない場合でも治療が可能なため、難症例にも対応できる点です。また、感染リスクが低くなるため、成功率が高くなります。
しかし、2回の手術が必要となるため、患者様の負担が増すというデメリットもあります。当院では、患者様の状況に応じて最適な治療法を選択し、安心して治療を受けていただけるよう努めています。
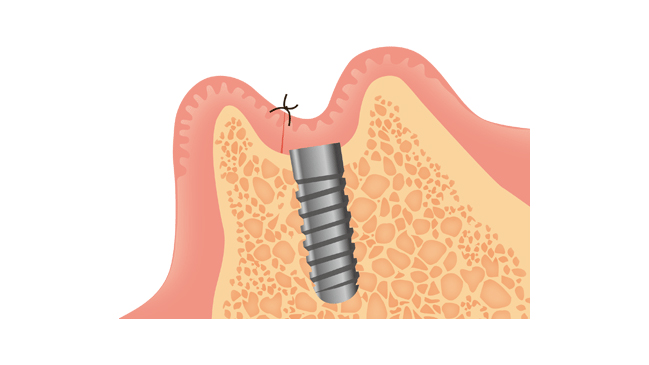
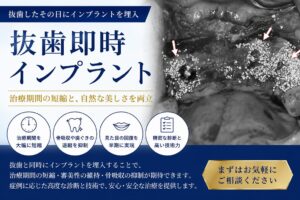
抜歯即時インプラントについて
抜歯即時インプラントは、抜歯が必要な歯を抜くと同時にインプラントを埋入する術式です。
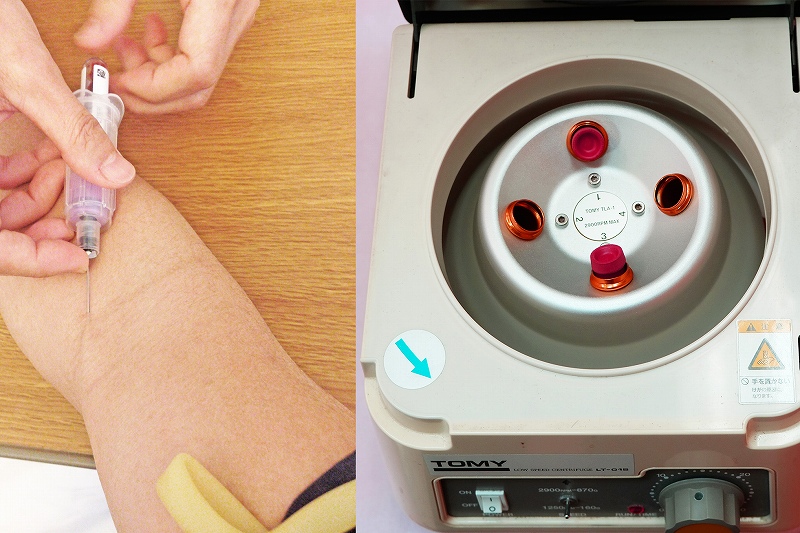
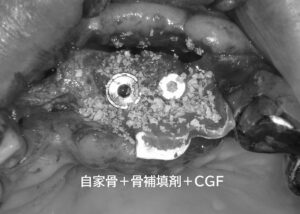
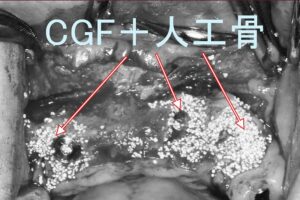
通常、抜歯部位の骨が不足するため難しい手術ですが、当院では再生医療のCGF(血液由来フィブリン)やボーングラフト(骨移植)、GBR(骨再生誘導法)などのテクニックを駆使して、インプラント周囲の骨を造成し、多くの施術を行っております。
これにより、抜歯と同時にインプラントを埋入することで、治療期間を短縮し、患者様の負担を軽減することが可能です。

インプラントを長持ちさせるためのメンテナンスについて
インプラントを長持ちさせるためには、インプラント歯周炎を予防する必要があります。そのために、自宅での丁寧なお手入れと、3ヶ月に一度の定期的な歯科医院でのメインテナンスが必須です。
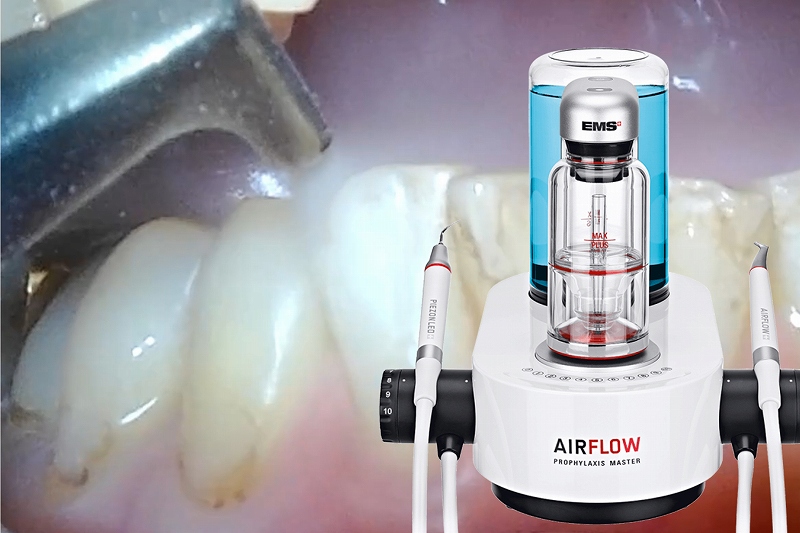
当院では、インプラント周囲のプラーク除去に高い効果を持つエアフローを使用しています。通常の清掃器具では、インプラント表面を傷つけてしまう恐れがあるだけでなく、ポケットの浅い部分しか清掃できません。しかし、エアフローを使用することで、インプラントを傷つけることなくポケットの深い部分までしっかりと清掃することができます。
また、当院には日本口腔インプラント学会認定の歯科衛生士(インプラント専門歯科衛生士)が在籍しており、患者様の口腔ケアを担当しています。当院で行うインプラントのメインテナンスでは、クリーニングだけでなく、口腔内のチェック、レントゲン撮影、ブラッシング指導、噛み合わせの確認など、総合的なケアを行います。これにより、インプラントを健康な状態で長く保つことができます。
インプラント治療の料金と保証について
当院では、インプラント治療を1本295,000円(税込み324,500円)~ご提供しております。
インプラント本体が破損した場合、当院では5年間の保証を行っています。また、インプラントの上にかぶせる人工歯が破損した場合、3年間は100%保証し、4~5年目までは50%保証いたします。
ただし、これらの保証は、当院での定期的なインプラントメインテナンスを継続して行っていただいている場合に限ります。定期的なメインテナンスを受けることで、インプラントの健康を長く保つことができ、安心して治療を受けていただけます。

インプラント治療と医療費控除について
インプラント治療は、人工歯根を手術で埋入し被せ物を作る治療であり、保険適用外となります。そのため、保険診療が適用されるむし歯や歯周病の治療と比較すると費用が高額になります。
しかし、インプラント治療は医療費控除の対象となっているため、一家族で1年間の医療費が10万円以上であれば、確定申告を行うことで費用の一部が還付されます。また、バスや電車などの交通費も医療費控除の対象となりますので、通院の際の交通費も含めて申告することが可能です。
当院のインプラント治療ステップ:安心の治療プロセス
当院のインプラント治療の流れをご紹介
ステップ
初診日 インプラントの治療説明やご相談(無料相談)
入れ歯やブリッジなどと比較し、インプラントの長所・欠点を説明いたします。また、このまま歯が無い状態を続ければどうなるのかなどを説明します。
既往歴などを伺い、インプラント手術の身体的リスク要因(全身的リスク、局所的リスク)の確認をします。

ステップ
お口の健康状態の検査について
当院では、お口の健康状態を詳しく調べるために、虫歯や歯周病、歯の無い部分の骨の状態などを検査します。レントゲン撮影を行うことで、より正確な診断が可能です。
ご希望の方には、レントゲン撮影を行い、詳細な説明をいたします。診察の際は「健康保険証」をご持参ください。費用は約1,500円程度となります。
レントゲン撮影と保険適用について
※インプラントは保険適用外の治療となるため、インプラント目的だけでレントゲン撮影を行う場合、保険適用はできません。しかし、当該欠損部位に対して保険診療も含めた総合的な治療計画を立てる場合には、保険適用となります。具体的な治療計画についてはご相談ください。
インプラント治療をご検討の方は、ぜひお気軽に当院へご相談ください。皆様の不安や疑問にお答えし、安心して治療を受けていただけるよう努めてまいります。
ステップ
2日目 精密検査用の資料取り
インプラント治療の同意を得た方を対象に、上下歯列模型作成のための型取り(印象採得)・口腔内写真・パントモX腺・CTスキャナーなどの資料取りを行います。
ステップ
3日目 治療計画・治療費の説明
各種検査結果をもとにインプラント治療の可否を診断します。
精密検査での診断をもとに現在のお口の状態を説明し、いくつかの治療計画について説明と相談をいたします。
治療費は『治療計画書』にて明示しますので、ゆっくりご検討ください。
皆様に安心して治療を受けていただくために、治療に入る前に必ず治療に関する説明を十分に行い、納得いただいた上で治療を開始いたします。
ステップ
4日目 1回目のインプラント手術
インプラント経験豊富な歯科医師が責任をもって治療を行います。当院では成功率の高い2回法の手術を採用しております。
インプラントを1本埋めるのにかかる時間は約30分です。詳細は下記をご覧ください。
歯科医師 山崎裕: 日本口腔インプラント学会専門医・指導医
ステップ
5日目 2回目の手術で人工歯装着
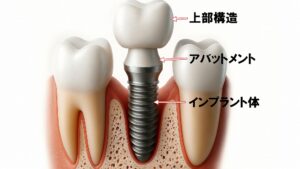
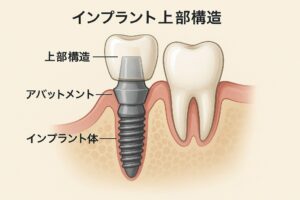
インプラントを埋入して3~6ヶ月ほど骨との結合(オッセオインテグレーションの確立)を待ち、2回目の手術を行い、インプラント本体に土台となるアバットメントを装着し、仮歯を作成します。
仮歯で問題ないことを確認した後、仮歯を外して、人工歯冠(ジルコニア、メタルボンド、金属など)作成のための型取りを行い、次回の来院時に人工歯冠を装着します。
実際のインプラント治療の流れ
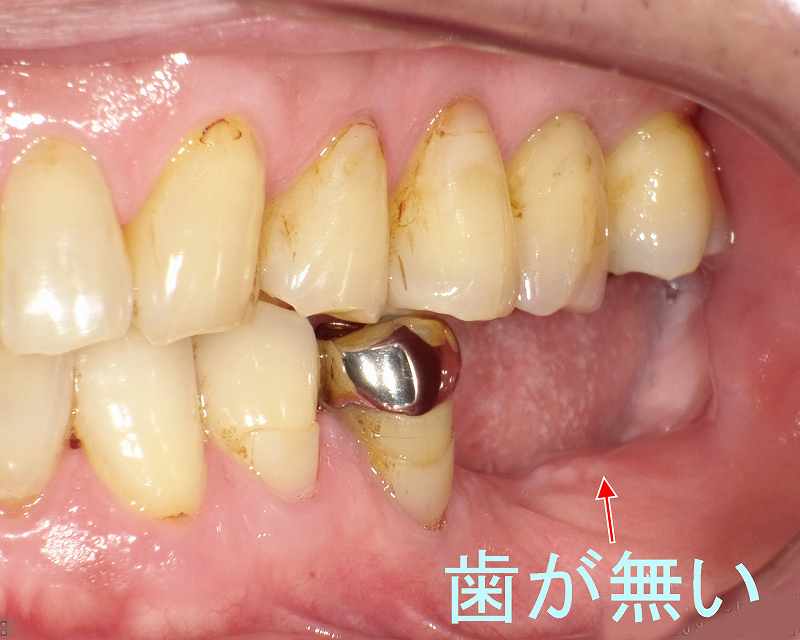
① 術前 下顎奥歯に歯が無い症例
左下顎奥歯の3本が抜けてしまって、歯茎だけの状態になっています。
入れ歯を使われていましたが硬いものが噛めないという事で当院において2本のインプラント治療を行うことになりました。
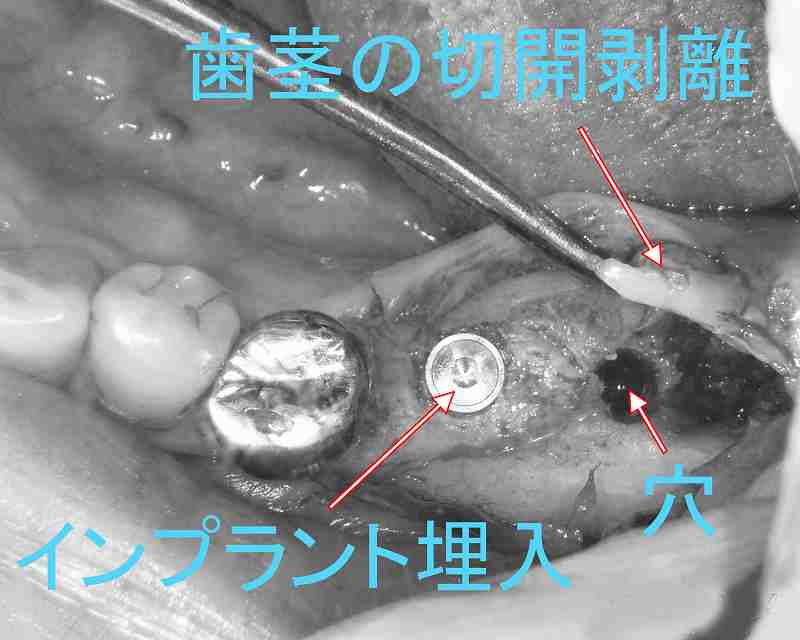
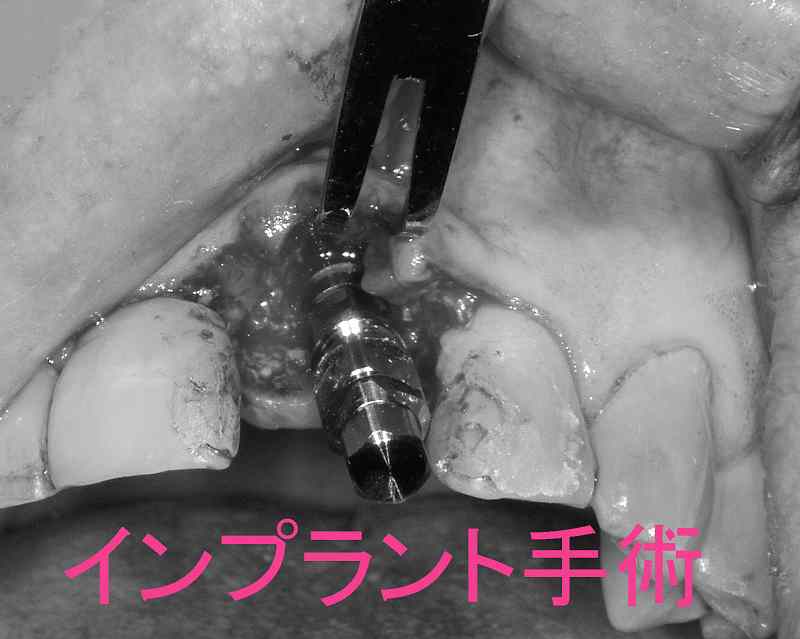
② 1回目のインプラント手術
浸潤麻酔をかけて歯茎を切開し骨面を露出させます。
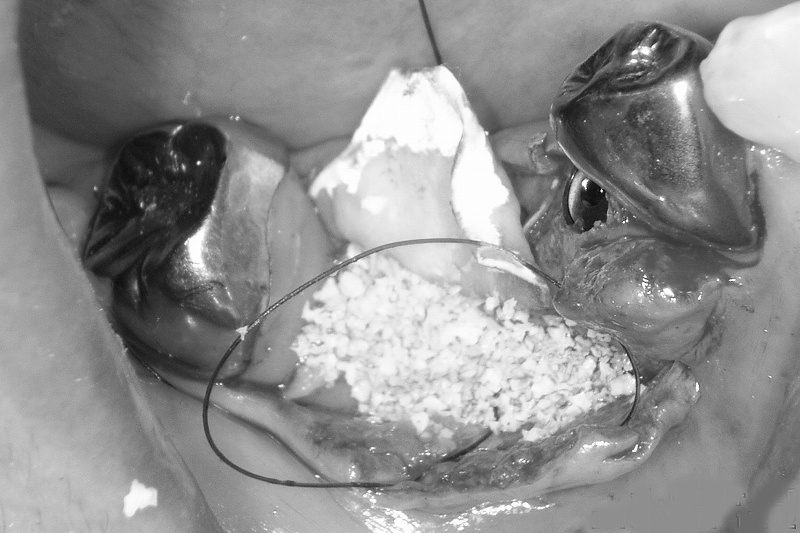
ドリルで骨に穴を開けインプラントを埋入します。写真の左側はインプラント埋入完了時の状態です。右側はインプラントを埋入するための穴が掘られた状態で、順次インプラントを埋入します。インプラントの埋入が終われば歯茎を縫合して1次オペは終了です。
抗生物質と痛み止めを処方します。
下顎の手術では下歯槽神経損傷のリスクに対して十分な配慮が必要になります。その為、当院ではCTスキャナーと連携するLANDmarker®というコンピューターシュミレーションが出来るソフトを使いサージカルガイドという装置を作成して手術を行っています。
インプラントの術後の痛みや腫れについては下記をご覧ください。
③ 2回目の手術で上部構造(人工歯)を装着
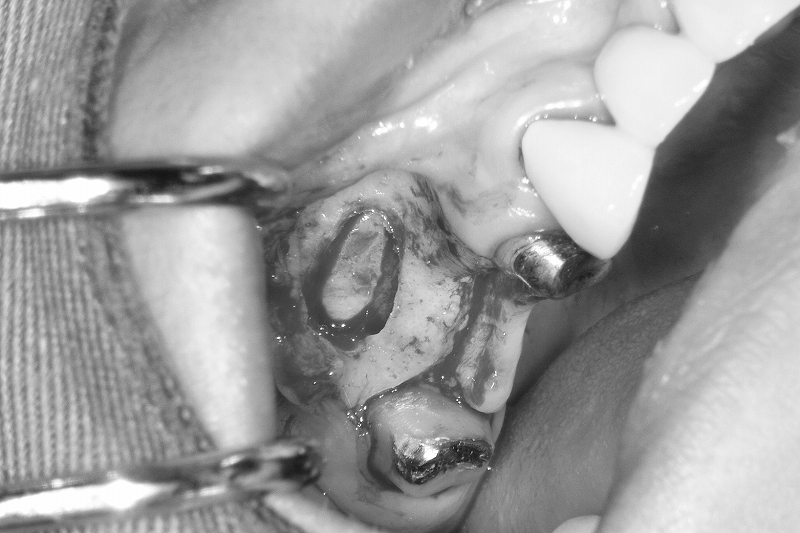
2回目の手術では浸潤麻酔下で歯茎を切開しインプラントを露出させます。インプラント体にアバットメントを装着して仮歯を作成します。
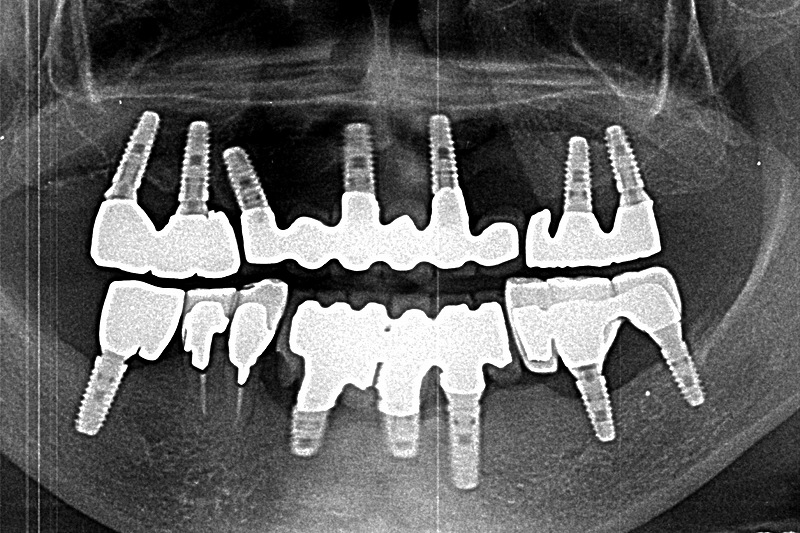
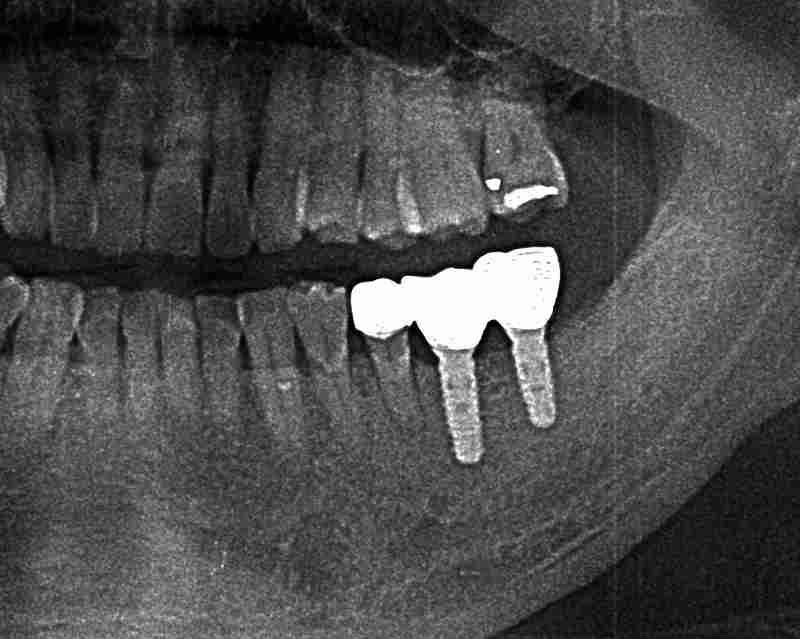
レントゲン画像は奥歯に2本のインプラントが埋入され上部構造(人工歯)が装着され治療が終了した時のものです。
失った歯を取り戻す:インプラントのメリットとデメリット
メリット
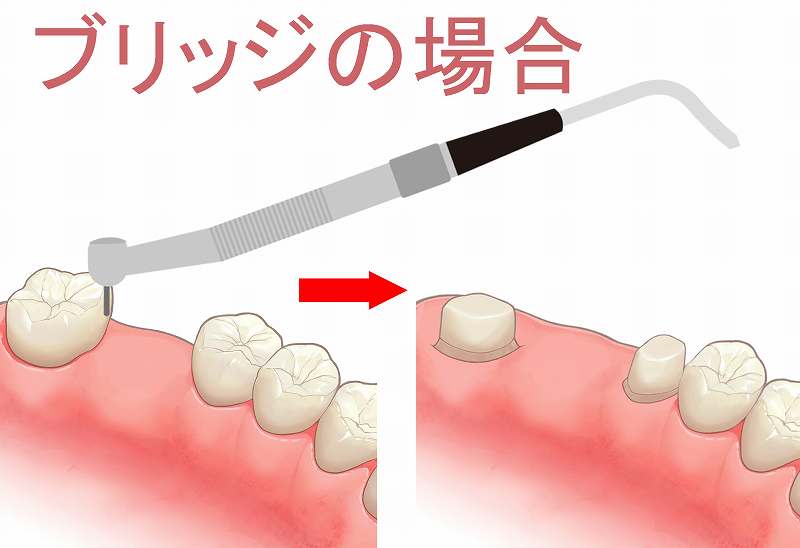
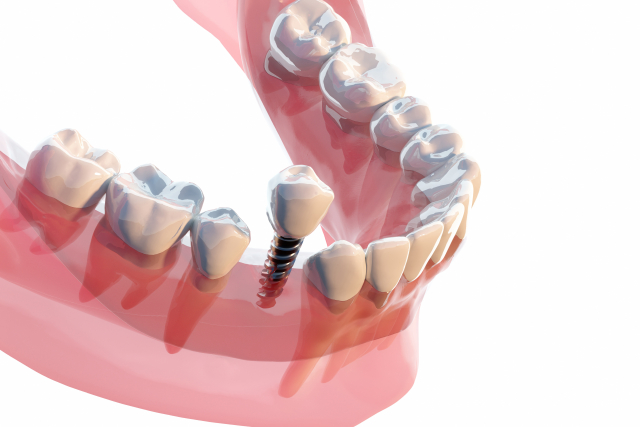
① 天然歯を削る必要がない
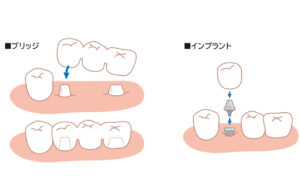
イラストのようにブリッジを制作する場合には天然歯を削る必要がありますが、インプラントでは人工歯根を歯のない部分に植立するため、大切な自分の歯を削る必要はありません。また、天然歯への負担を下げることが出来ます。
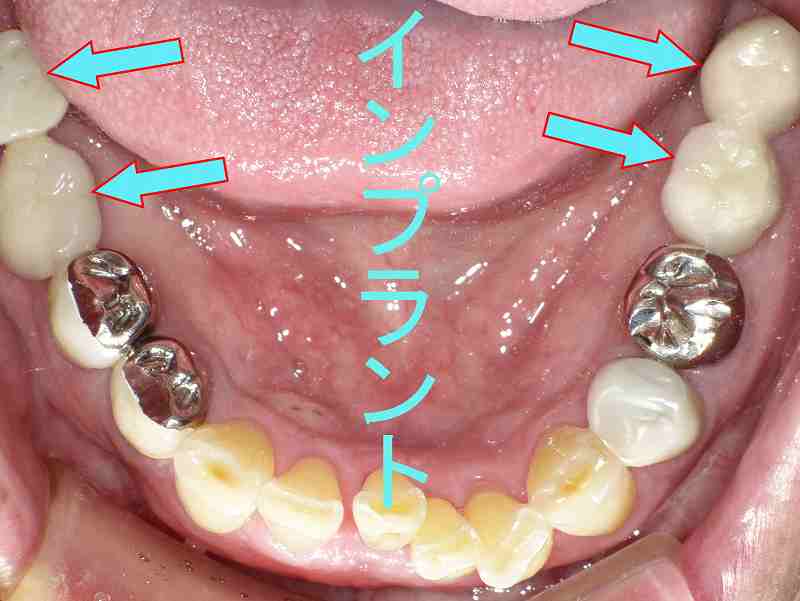
② 歯を失った喪失感から解放される
写真は下顎の奥歯左右それぞれ2本を失った所にインプラントによる治療を完了したところです。
歯のない部分に新たに天然歯と同じような審美性で出来上がることで歯を失った喪失感から解放されるというメリットがあります。
③ 噛む力はほぼ天然歯に匹敵
インプラントが直接骨と結合するため咬合力はほぼ天然歯に匹敵します。つまり固いものでも難なく噛めるということがメリットになります。
デメリット
① インプラントは手術が必要
インプラントは手術をして骨の中に人工歯根を埋入するため、前述したような解剖学的なリスクや全身的なリスクがあることがデメリットとなります。
② インプラント体と骨が結合しない場合がある
インプラント体と骨が結合することをオッセオインテグレーション(osseointegration)といいます。当院における骨結合(オッセオインテグレーション)の失敗例は極めて稀ですが、起こった場合には無料で再手術を行っています。
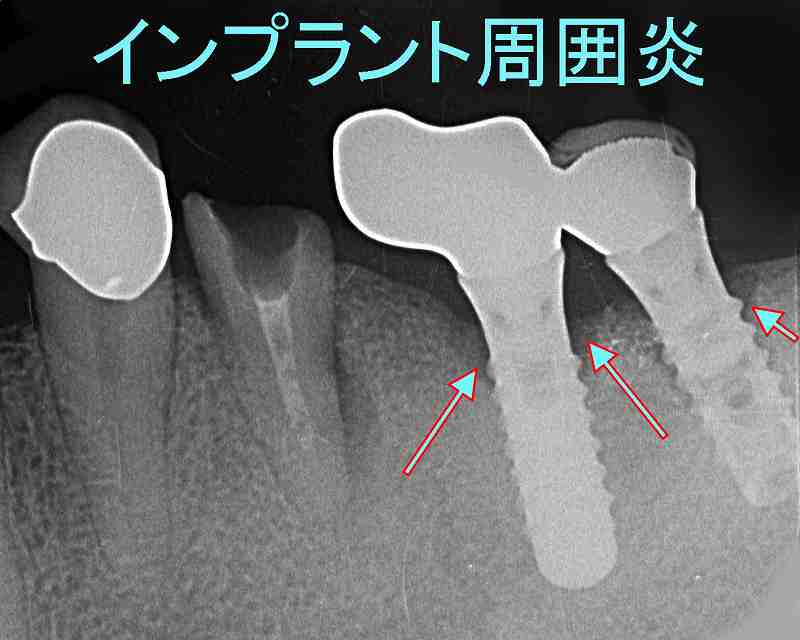
③ インプラント周囲炎
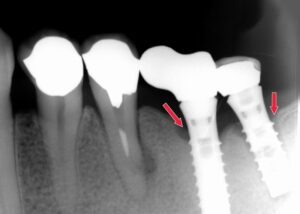
インプラントは天然歯以上に歯周病になりやすいと言われています。特にインプラント周囲の炎症をインプラント周囲炎と呼んでいます。レントゲン写真の矢印部分はインプラン周囲炎により人工歯根の周りの骨が溶かされた状態を示しています。
適切な歯磨きが行われないとこのようなインプラント周囲炎になるリスクが高まります。 インプラント周囲炎を防ぐためには歯科医院でのメインテナンスも必要となります。
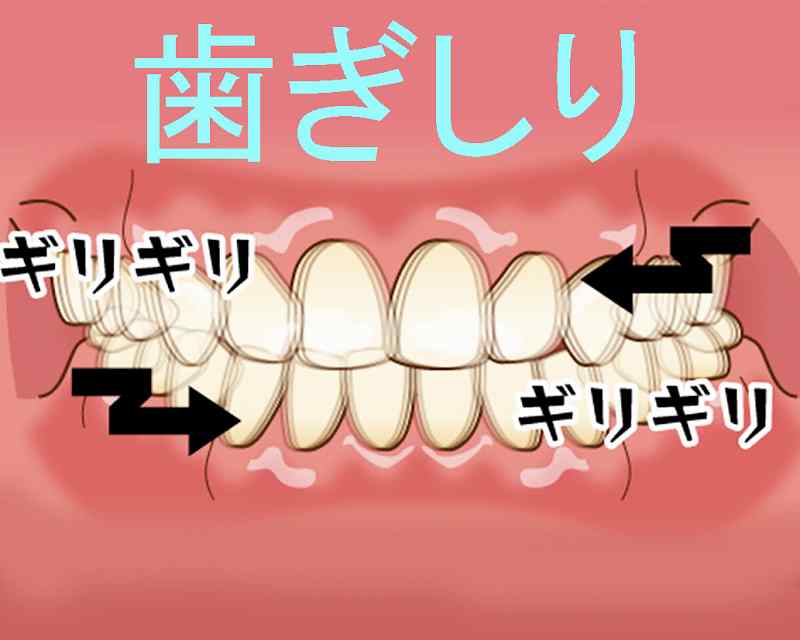
④ 歯ぎしりによる骨や上部構造の破壊
強い歯ぎしりがあると咬合力に耐えられずにインプラント体周囲の骨が破壊されることがあります。同時にセラミックによる上部構造( 被せ物)は壊れやすくなります。
⑤ 老後の認知症
認知症が進むと適切なブラッシングが出来なくなるためインプラント周囲の歯茎の炎症が強まり、腫れたり痛みが出たりすることがあります。このような時にはインプラントの撤去が必要となりますが、認知症のため治療が困難となることもあります。
インプラント手術のリスクと対策:下顎・上顎の安全性を徹底サポート
当院ではやらなきゃよかったと後悔はさせません
ふかさわ歯科クリニック篠崎では、インプラント手術のリスクを最小限にする取り組みを徹底して行っています。
下顎のインプラント手術のリスクには、手術時の神経損傷や血管損傷などがあります。神経を損傷すると下歯槽神経麻痺やオトガイ神経麻痺などが起こります。動脈を損傷すると大量出血に伴う呼吸困難による死亡などの重篤なリスクもあります。
上顎のインプラントの手術の場合、大臼歯・小臼歯であれば上顎洞の穿孔や迷入と言ったリスクがあります。また前歯では鼻腔の穿孔(貫通)といったリスクがあります。
また、高血圧、糖尿病、骨粗しょう症などの全身疾患を有している患者のインプラント手術は、術前の十分な診査と術中の注意が必要になります。
下歯槽神経とオトガイ神経麻痺のリスク
下歯槽神経(下顎神経)とオトガイ神経の走行
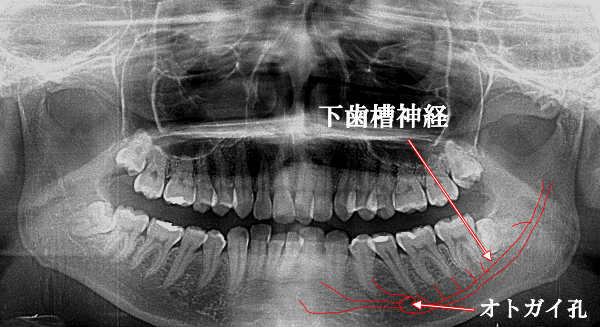
下歯槽神経は三叉神経の一つで、下顎骨の中にある細い管(下顎管)を走行します。神経の枝を出して歯茎や歯に分布し、感覚をつかさどります。また、小臼歯の歯根先端あたりのオトガイ孔から下顎骨の外に出て皮膚側を走行します。
下唇から顎の先端のオトガイ部分までを支配し感覚をつかさどります。この部分を特にオトガイ神経と言います。
インプラント手術時の下歯槽神経・オトガイ神経の穿孔や圧迫
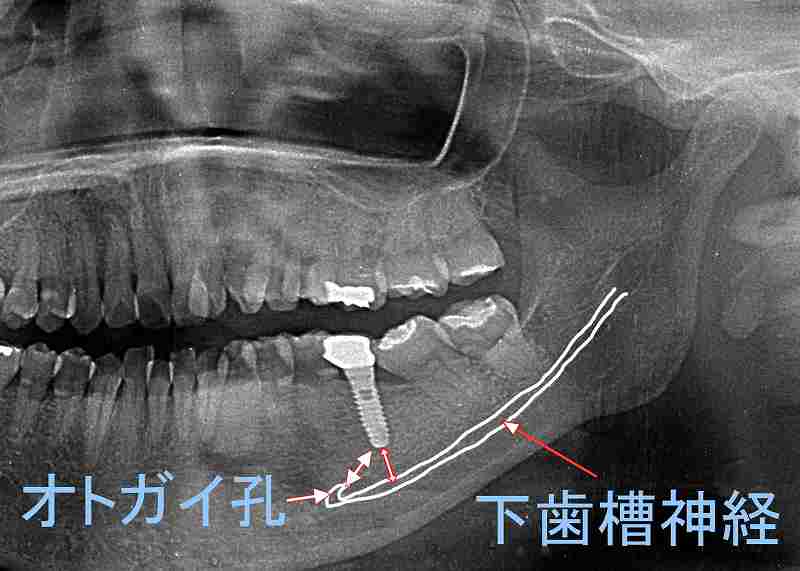
下顎半分の知覚麻痺や痺れ
下顎大臼歯部から小臼歯部にかけてインプラント手術を行う際、ドリルによる下歯槽神経の圧迫や損傷があると神経麻痺の症状が出ます。下顎半分の皮膚や粘膜、歯の知覚が鈍感になったり、喪失したりします。
下唇の感覚麻痺が現れた場合、オトガイ神経麻痺とも呼ばれます。
当院が実施しているリスク対策
パノラマレントゲンやCTでインプラントと下顎管(下歯槽神経やオトガイ孔)までの距離を測定します。ドリルの深度や方向をインプラント用サージカルガイドで誘導しながら手術を行います。
安全にインプラントの手術を行うためにインプラント体と下歯槽神経との距離は最低3mm以上、オトガイ孔との距離は5mm以上を確保します。
当院では、インプラント手術時に下歯槽神経やオトガイ神経の穿孔や圧迫といった医療事故は1例もありませんので安心して治療を受けて下さい。
神経麻痺が起こったときの一般的な対処法
handle
ビタミン B12製剤
下歯槽神経やオトガイ神経の麻痺が軽度であれば自然治癒しますが、重度の場合は、神経の修復再生を促進するビタミン B12の投与が行われます。
handle
再縫合や移植術
神経が完全に断裂した場合の障害では、手術によって神経の再縫合や移植手術が行われる場合もあります。
handle
マイヤーズカクテル点滴療法
高濃度のビタミンB群を点滴で入れるマイヤーズカクテル点滴療法は、効率よく神経修復が促進されることが期待されます。
オトガイ下動脈・舌下動脈断裂のリスク
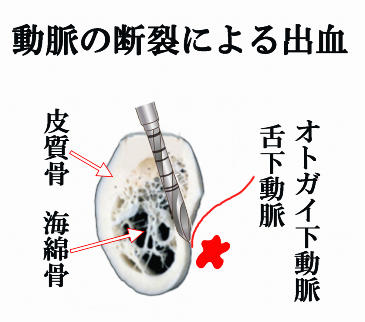
下顎舌側皮質骨の穿孔
下顎骨の外側は、硬くて緻密な皮質骨で覆われ中心部はスポンジ状の海綿骨で出来ています。
下顎骨の内側(舌側)には舌下動脈やオトガイ下動脈が走っています。
インプラント手術で大量に出血することは稀ですが、下顎の小臼歯から犬歯にかけての埋入手術で、ドリルが下顎舌側皮質骨を穿孔すれば、オトガイ下動脈や舌下動脈を断裂させるリスクがあります。
口底出血により死亡事故
血管の走行は個人差がありますが、たまたま舌側皮質骨を穿孔したドリルの先端が動脈を巻き込み切断すると、口腔底出血により巨大血腫が形成され呼吸困難に陥り死亡する致命的なトラブルに発展することがあります。
2007年、東京八重洲の某診療所で実際に起こった死亡事故のケースがそれに当たります。
当院で実施しているリスク対策
下歯槽神経やオトガイ神経を損傷させない手術と同様に、CTスキャナーにより下顎骨の形態を把握して、ドリルの進入角度や深さを決定するサージカルガイドを作成して手術を行います。
当然、当院ではこのような医療事故は全くありません。
上顎洞・鼻腔の穿孔(貫通)のリスク
副鼻腔(上顎洞)や鼻腔の解剖学的位置
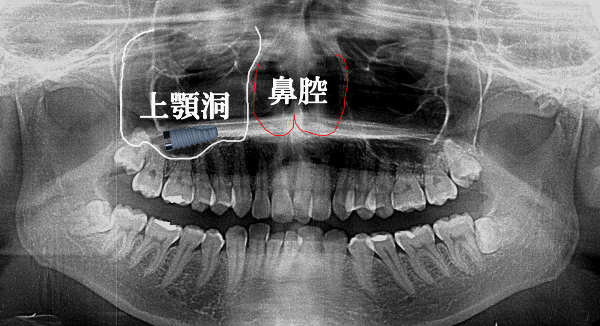
上顎洞とは副鼻腔の一つで頬の骨の裏側にあり、おむすびの様な形をした空洞です。ちなみに、蓄膿症はこの空洞に炎症が起こる疾患です。
通常、上顎の歯を失ってから期間が長ければ長いほど歯槽骨の吸収が進み、上顎洞や鼻腔との間に存在する骨の量が減少します。特に重度の歯周病で相当量の歯槽骨を失った後で抜歯された様な場合には薄い皮質骨しか残らないこともあります。
急性副鼻腔炎
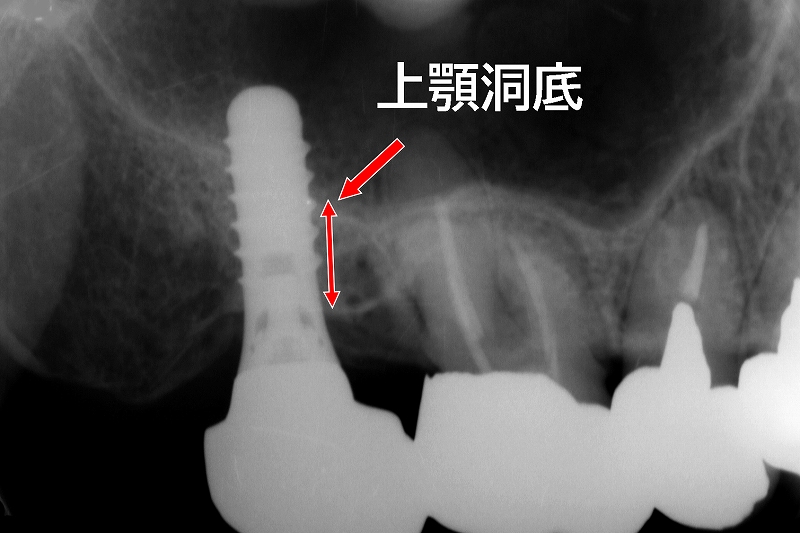
インプラントは長いインプラント体ほど予後が良いとされ、必要最低限の長さが必要となります。従って、上顎のインプラント埋入時、骨量が少なければ、上顎洞底や鼻腔底ギリギリまでドリリングすることになります。
その際、上顎洞底を覆っている粘膜組織(シュナイダー膜)を穿孔(貫通)すると急性の副鼻腔炎を起こすことがあります。
インプラントの迷入
インプラント埋入時または術後にインプラント体を上顎洞に迷入(落ちる)させてしまうリスクもあります。
殆どの原因は、十分な長さのインプラント体が使えないほど骨量が減少していることや初期固定が不十分なことです。
当院が実施しているリスク対策
handle
上顎洞貫通
上顎洞底を覆うっている粘膜には繊毛があり、自然と異物を排出する作用が働きます。そのため、上顎洞粘膜を穿孔しても、そのまま抗生剤の投与を行えば自然治癒し、術後の上顎洞炎は起こらないと考えられます。
しかし、穿孔した状態でインプラントを埋入すると、そのことが原因で上顎洞炎は起こりませんが、インプラント周囲炎が発症した時、炎症が深部まで波及すれば上顎洞炎が起こる可能性は否定出来ません。
つまり、上顎洞内にインプラントを突き出した状態で埋入することは避けなければなりません。
handle
鼻腔穿孔
鼻腔底部には硬い皮質骨があるので、ドリルが当たると直ぐに分ります。従って、骨を穿通する可能性は極めて低いと言えます。
仮に鼻腔底部の骨を穿孔しても鼻腔粘膜はかなり厚いので穿孔することはないと考えられます。万が一、鼻腔粘膜まで穿孔したとしても抗生剤の投与で自然治癒するため問題はないと考えられます。
仮に穿孔した状態でインプラントを埋入すると上顎洞を穿通した時と同様のリスクがあります。
handle
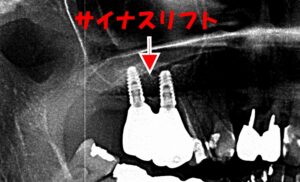
インプラントの上顎洞迷入
浸潤麻酔を行い、小臼歯上部の歯茎に切開を加え、上顎洞側壁の骨を開窓します。上顎洞粘膜を切除後、迷入したインプラントを確認し摘出します。
次いで可能な限り洞内を洗浄します。術後は抗生剤の投与を行います。術式は上顎洞挙上術(サイナスリフト)と同じような要領で行います。
当院ではこれらの合併症リスクを最小限に抑えるためには、術前の口腔内診査や CT画像診断による三次元的な診断を行っています。必要があればインプラント用サージカルガイドを使用しています。
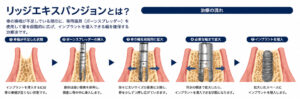
また、上顎洞までの骨量が不足している場合には、上顎洞挙上術(サイナスリフト)、骨誘導再生療法(GBR)などの手術を併用し骨量を増やす手術をしています。
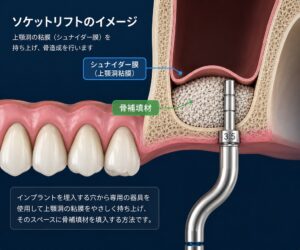
上顎洞までの距離が僅かに足らないケースでは、ソケットリフトという方法を用いることもあります。
当院では十分な安全配慮を行っているので上顎洞・鼻腔の穿孔(貫通)、インプラントの上顎洞迷入といった医療事故は1例も発生していません。安心してインプラント手術を受けて下さい。
持病がある方へのインプラント手術:リスクと対策を徹底解説
高血圧、糖尿病、骨粗鬆症などの持病がある場合には基本的にインプラント手術を行うことは出来ません。しかし、当院ではかかりつけ医と連携を図り症状の改善を確認しながらインプラント手術の可否を判断しています。
全身的リスクや局所的リスク
risk
持病
高血圧、糖尿病、骨粗鬆症、シェーグレン症候群などの免疫疾患など全身的な病気を持っている患者では、手術後の治癒が遅れたり、 術後感染のリスクが高いこと、骨との結合が十分に行われないなどのリスクがあります。
risk
口腔内の疾患
口腔の清掃状態が悪かったり重度歯周病ではインプラント周囲炎になるリスクが高まります。 また夜のブラキシズムがあったり、 日中のTCH(歯牙接触癖)があると上部構造(被せ物)が割れ易いリスクがあります。
risk
喫煙
喫煙者では全身的な疾患を持っている患者と同様のリスクがあります。インプラントの手術を行う場合、禁煙を少なくとも術前と術後に2週間づつ設けることが必須です。
江戸川区篠崎でリスクを抑えたインプラント治療をご希望の方へ

\
いつでも
お気軽にご相談ください
/
ふかさわ歯科クリニック篠崎では、このように患者様に出来るだけリスクの少ないインプラント治療をご提供するため、日本口腔インプラント学会指導医が治療を担当し、オペ環境や設備、術後のアフターケアやメンテナンス等にも力を入れております。江戸川区篠崎で安心・安全で精度の高いインプラント治療をご希望の際にはぜひ、当院までお気軽にご相談下さい。
インプラント記事一覧
【動画】奥歯を抜歯したまま放置すると?
筆者・院長

深沢 一
Hajime FUKASAWA
- 登山
- ヨガ
メッセージ
日々進化する歯科医療に対応するため、毎月必ず各種セミナーへの受講を心がけております。
私達は、日々刻々と進歩する医学を、より良い形で患者様に御提供したいと考え、「各種 歯科学会」に所属すると共に、定期的に「院内勉強会」を行う等、常に現状に甘んずる事のないよう精進致しております。 又、医療で一番大切な事は、”心のある診療”と考え、スタッフと共に「患者様の立場に立った診療」を、心がけております。