- 0.1. 歯茎の腫れ・出血が教える歯周病のサイン
- 0.2. 歯周病をを動画でご紹介
- 1. 歯周病セルフチェックシート:自宅でできる口腔ケア診断
- 1.1. 「歯周病とは無縁」と思っている方も
- 2. 当院の歯周病治療メニュー
- 2.1. ふかさわ歯科クリニック篠崎 におまかせください!
- 3. メインテナンス - 歯周病の再発を防ぐ -
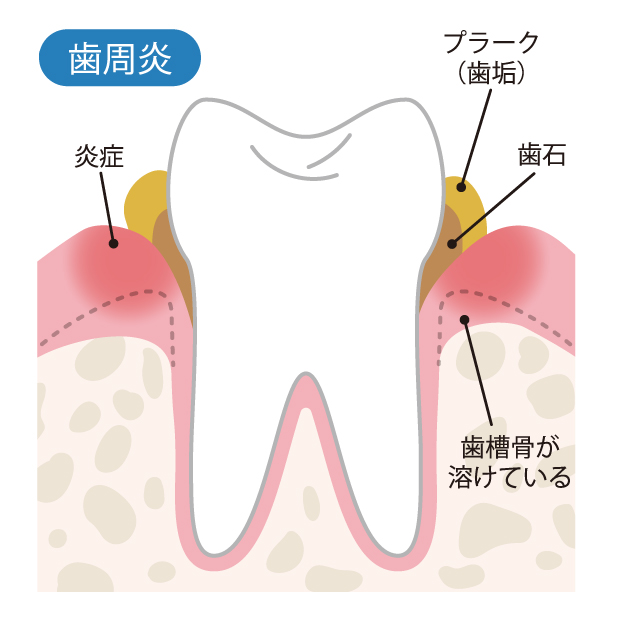
- 4. 歯周病のステージと対策:進行度に応じた治療法
- 4.1. 中等度歯周病の症例:進行症状と治療法
- 4.2. 歯周病の手遅れ症状
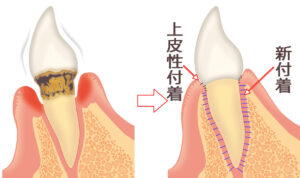
- 4.3. 歯ぐきの健康と支える組織
- 5. 歯周病の原因菌を知る:レッドコンプレックスと発症リスク
- 5.1. 歯周病菌の分類と発症リスク
- 5.2. 喫煙・唾液・虫歯と歯周病の関係
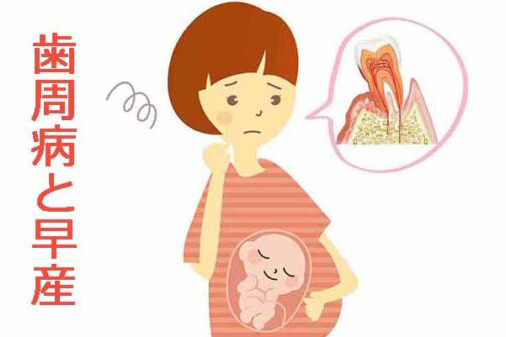
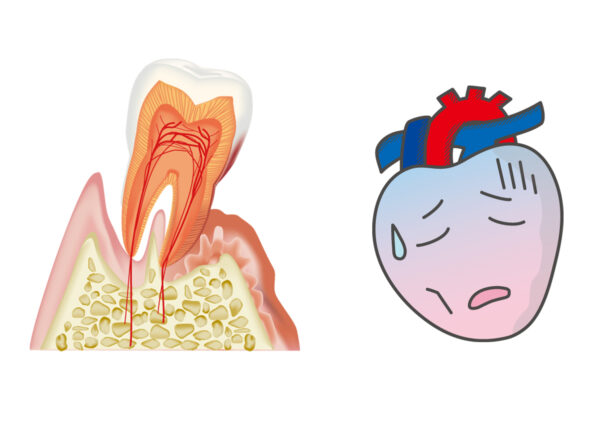
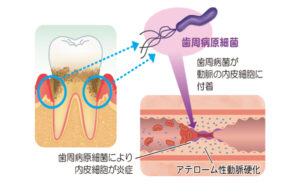
- 6. 歯周病と全身の健康との関係
- 7. 江戸川区篠崎で歯周病予防・治療をご検討の方へ
- 8. 歯周病記事一覧
- 9. 筆者・院長

\ Periodontal disease /
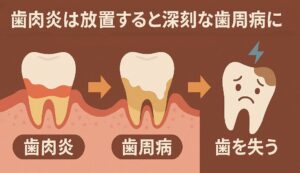
国民病といえる歯周病
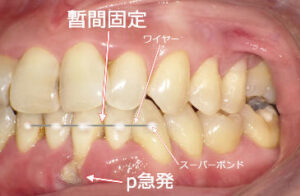
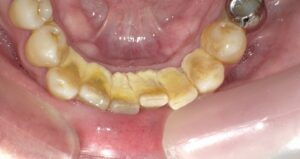
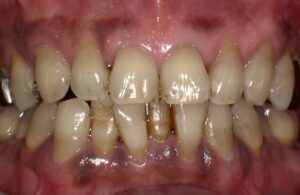
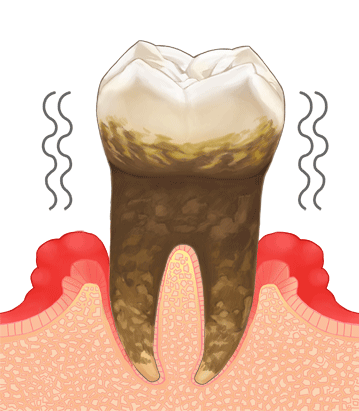
歯を失う原因の最も多いものは歯周病です。歯周病になると歯茎が腫れたり、歯磨き時に出血することがありますが、痛みなどの自覚症状がないため放置されがちです。重度の歯周病になると、初めて歯がぐらつき、噛んだ時に痛みが出ることがあります。その時点で気付いた時には、すでに手遅れになっていることもあります。歯周病は「国民病」とも言われており、軽度の歯周病も含めると、日本の成人のおよそ80%が罹患していると言われています。
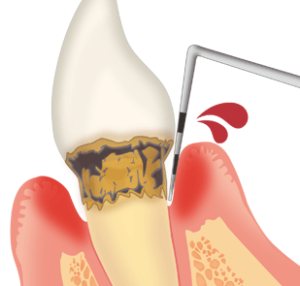
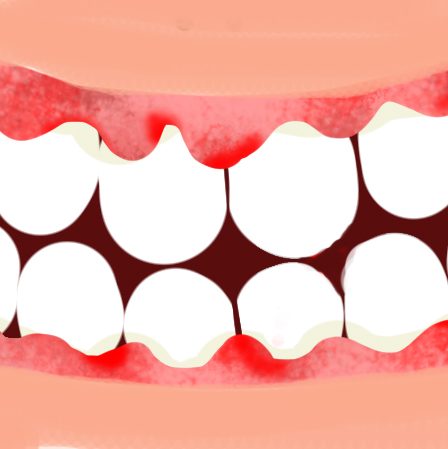
歯茎の腫れ・出血が教える歯周病のサイン
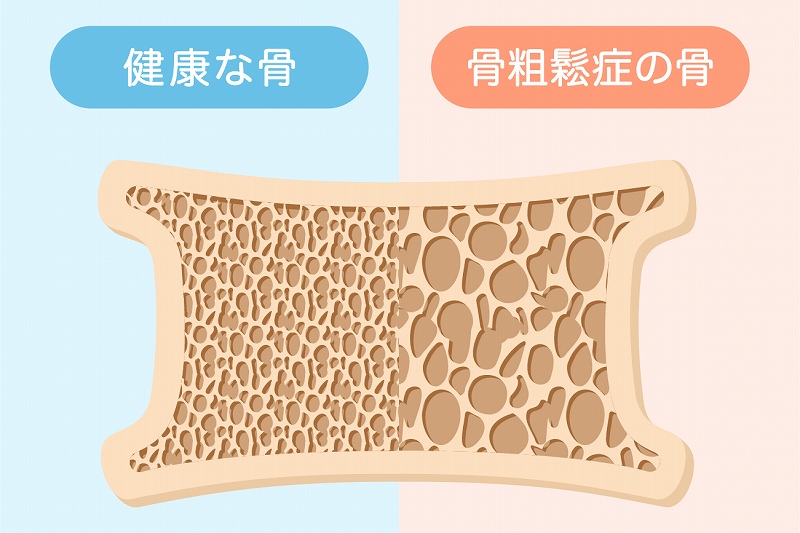
歯周病は、口の中の細菌が歯茎に感染し、炎症を引き起こすことで、歯を支えている歯槽骨が溶け、最終的に歯が抜け落ちてしまう病気です。この病気は、1本の歯を失うだけでなく、口の中全体に菌が広がり、ほぼすべての歯が歯周病になります。また、近年の大学の研究により、歯周病が重篤な全身疾患(糖尿病、骨粗鬆症、誤嚥性肺炎、心臓病)と深い関係があることが明らかになっています。
口腔や身体の健康に悪影響を及ぼす歯周病の早期治療はもちろん、定期的な健診での歯石取りや歯のクリーニングなどのメンテナンスも重要です。歯茎の腫れや出血などの異変を感じたら、大切な歯と全身の健康を守るために、できるだけ早く受診してください。
歯周病をを動画でご紹介
歯周病セルフチェックシート:自宅でできる口腔ケア診断
「歯周病とは無縁」と思っている方も
セルフチェックシートで判定してみましょう
自分の口の中に少しでも異常があると、歯周病が進行していないか心配になりますよね。
セルフチェックシートを使って歯周病の進行度を自身で判定してみましょう。
check
起床時に口の粘りや歯茎から膿が出る
- 起床時に口の中がネバネバした感じがある。
ある□ ない□ - 朝起きた時、枕に膿のようなものがつく。
ある□ ない□
解説
起床時に口の中にネバネバ感があるのは、就寝中に口腔内の細菌が増殖し、それに対抗するために白血球が増加するためです。この白血球のネバネバ感が口腔内に残ります。
朝起きた時に枕に膿のようなものが付いている場合、重度の歯周病が疑われます。
check
歯茎から出血する
- ブラッシング時に出血する。
ある□ ない□ - リンゴなどをかじると血が混じる。
ある□ ない□
解説
歯茎からの出血は、歯周病の初期症状である歯肉炎の状態でも起こります。また、どのステージにおいても歯茎出血は見られるため、これだけで歯周病の進行度を判定することはできません。
他のチェック項目が加わるごとに、重度の歯周病に近づいていると考えてください。
check
鏡で歯茎の形をチェック
- 歯の間の歯茎が腫れぼったく丸い形をしている。手で歯茎に触るとペロンとめくれる。
ある□ ない□ - 歯茎が痩せて下がり、歯が長くなったように見える
ある□ ない□
解説
歯周病による歯茎の慢性炎症が続くと、歯の間の歯茎が丸く膨れる形になります。これは初期の歯周病でも見られる症状です。
一方で、歯茎が下がって歯根が露出するケースがあります。これは中等度以上の歯周病でよく見られる症状です。
check
食事中や食事後の異常
- 硬いものだと噛みにくいと感じる。
ある□ ない□ - 歯と歯の間に食物が挟まりやすい。
ある□ ない□
解説
食事中に硬いものを噛んだ時にズキッとした痛みが起こることがあります。これは歯周病が中等度まで進行し、歯根を支えている骨が溶けたことが原因です。
また、歯の間に物が詰まりやすくなるのは、歯周病によって歯が動揺しやすくなったり、噛み合わせが崩れたりした場合に起こります。
check
口臭
- 家族から口臭があると指摘される。
ある□ ない□ - 下の奥歯の間にデンタルフロスを入れ、その匂いを嗅ぐと特有な嫌な匂いがする。
ある□ ない□
解説
歯周病菌が出すガスによって口臭が発生します。歯周病のすべてのステージで特有の口臭が見られます。
しかし、歯周病が原因で起こる口臭は、自覚することがほとんどありません。
セルフチェック判定
- 1~3ポイント 初期歯周病の可能性があります。
- 4~6ポイント 中等度歯周病の可能性があります。
- 7~10ポイント 重度歯周病の可能性があります。
当院の歯周病治療メニュー
\
こんな悩みは
ありませんか?
/
1
白い歯石や黒い歯石がポロっと取れてきた
2
歯磨きをすると歯茎から出血することが多くなった
3
口が臭いと指摘されるようになった
ふかさわ歯科クリニック篠崎
におまかせください!
当院は、専門技術を持った歯周病治療のプロフェッショナル集団です。先進的な歯周病予防から、高度な治療技術を必要とする歯周組織再生療法、そして症例によっては薬による低侵襲な治療を得意としています。すべての歯を抜歯回避できるわけではありませんが、一本の歯を守り抜くことに全力を尽くし、少しでも患者さんが笑顔になれるよう、専門医が心技を尽くします。
1
歯磨き指導
適切な歯磨き法を習得し、歯周病の原因である歯垢(プラーク)を毎日的確に取り除くことが、歯周病の管理には非常に重要です。軽度の歯肉炎であれば、適切な歯磨きだけで治る場合もあります。
歯磨き指導では、歯垢染め出し液を使って自己流の磨き方による磨き残しをチェックし、自覚していただきます。当院では、しっかりと歯垢を取り除くための磨き方として「つまようじ法」や「バス法」をお伝えしています。
また、お口の状態に合った歯ブラシや歯間ブラシ、デンタルフロスの選び方と使い方を、わかりやすく丁寧にレクチャーいたします。
2
スケーリング(軽度歯周病)
軽度の歯周病の患者さまには、超音波スケーラーという器具を使って歯の表面に付着した歯垢や白い歯石を取り除きます。この処置を「スケーリング」といいます。
歯垢が石灰化してできた歯石は歯にこびりついているため、自分で歯磨きをしても落とすことはできません。
スケーリングで歯の表面がきれいになると、歯周病菌が生息しにくい環境になるため、歯周病の発症を予防し、改善する効果があります。
3
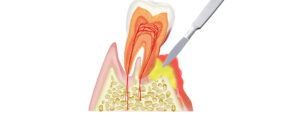
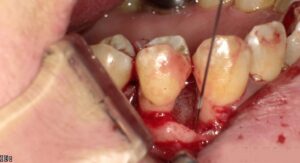
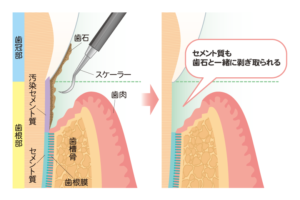
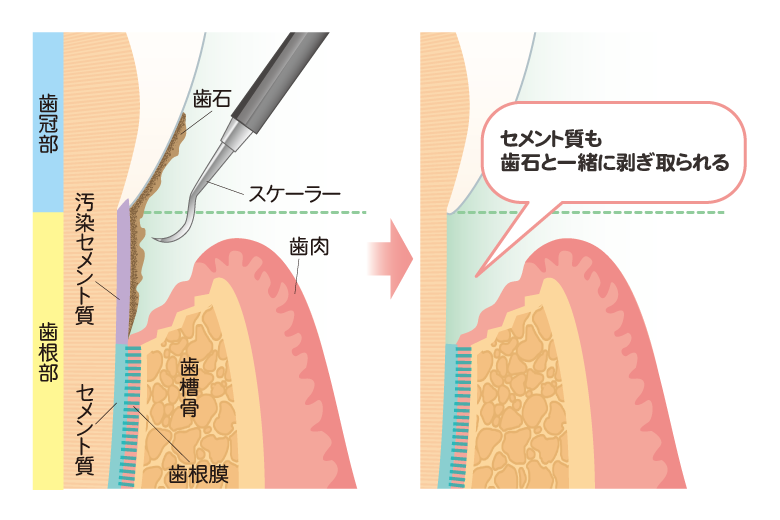
ルートプレーニング(中等度歯周病)
ルートプレーニングとは、歯周病の治療法の一つで、歯周ポケット内の歯根表面に付着した黒い歯石や歯周病菌などを除去することを指します。
中等度の歯周病で深くなった歯周ポケット内に専用の器具を挿入して行います。痛みがある場合は、局所麻酔をかけることもあります。
当院では、ルートプレーニングを行う際に、感染したセメント質の温存に努めるよう配慮しています。
4
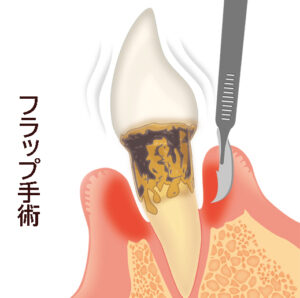
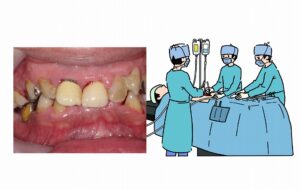
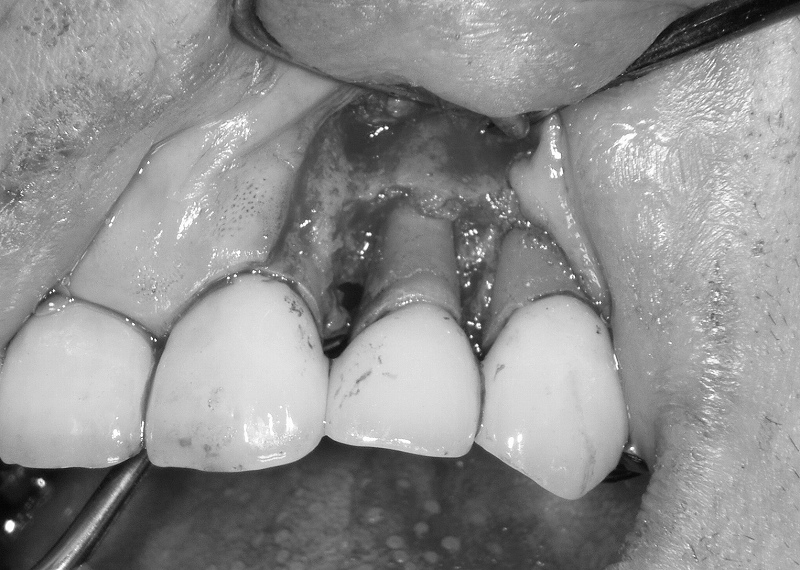
歯周外科・フラップ手術(重度歯周病)
歯周外科には、フラップ手術(歯肉剥離掻爬術、FOP)があります。これは、歯茎を切開して剥離し、歯根に付着した歯肉縁下歯石(黒い歯石)を目視下で除去する外科手術です。
術中は麻酔をかけて行うため痛みはありませんが、術後には痛み止めや抗生物質の投与を行います。歯周ポケットは減少しますが、歯茎が下がり、歯が長く見えるというデメリットがあります。
5
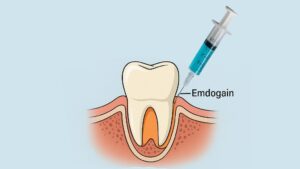
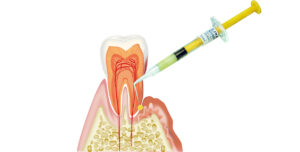
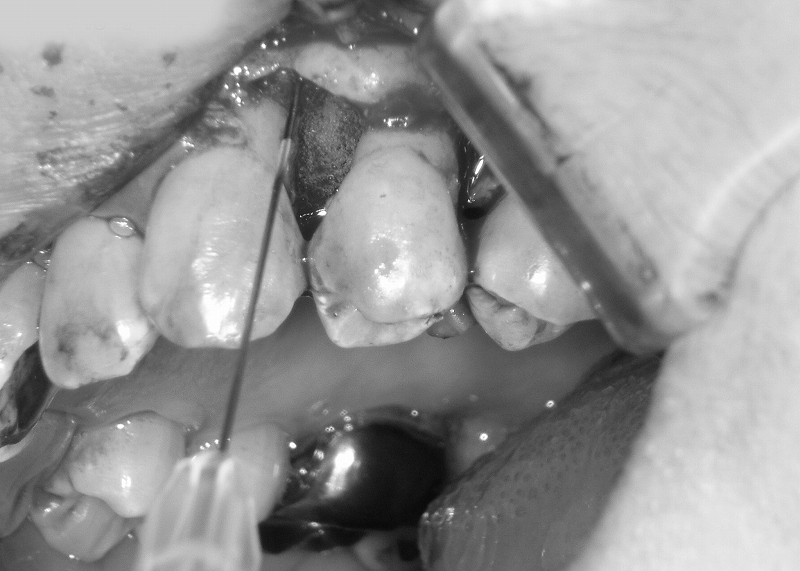
歯周組織再生療法(重度歯周病)
当院では、歯周組織再生療法の材料としてリグロスを使用しています。リグロスは、塩基性線維芽細胞増殖因子(bFGF)を主成分とする材料で、フラップ手術時に骨欠損部に填入することで歯周組織の歯槽骨を再生させる効果が期待できます。
リグロスは保険適用のため、治療費を抑えることができます。当院では、重度の歯周病でも適用症例と診断すれば、歯周組織再生療法を通じて治療できる可能性があるため、適宜おすすめしています。
6
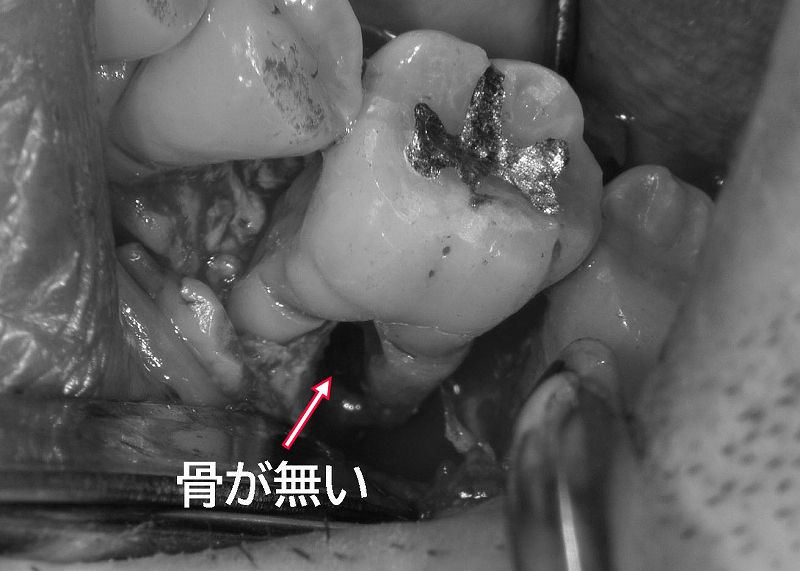
歯周外科・根分岐部病変のトンネリング(重度歯周病)
歯周病の重症化により、大臼歯の歯根の間まで歯槽骨の破壊が進んだ状態を根分岐部病変と言います。3度の場合、フラップ手術後にトンネリング(トンネル形成術)を行うか、神経の無い歯に対しては歯根分割(ルートセパレーション)での治療が選択肢となります。
2度の場合、GTR法(歯周組織再生療法)が適応されます。
7
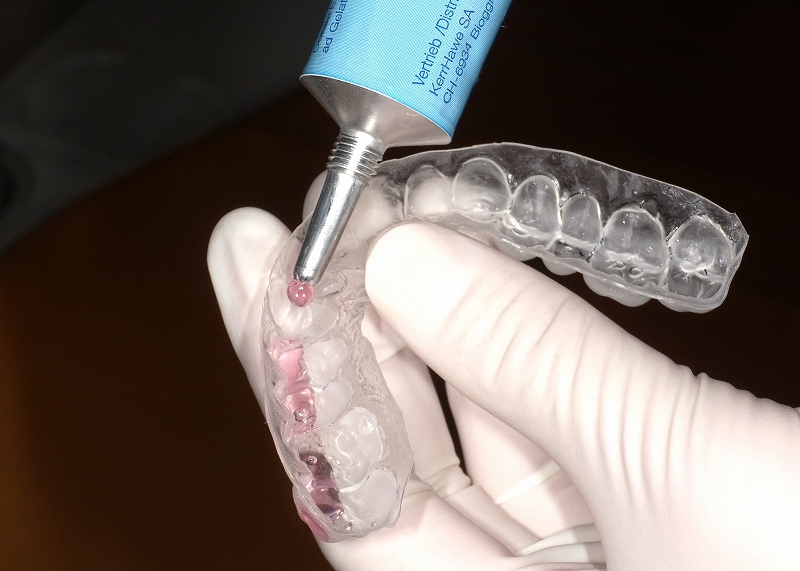
3DS除菌療法(中等度~重度歯周病)
3DSは、国立感染症研究所の花田信弘部長らが開発した方法で、元々は虫歯リスクが高い方のためのミュータンス菌除菌療法でした。その後、歯周病への応用にも効果があることがわかってきました。
手順としては、まず歯科衛生士が歯石除去を行います。次に、エアフローやPMTCなどで歯周ポケット内を徹底的に清掃し、バイオフィルム(歯垢)を破壊します。最後に、専用のマウスピースに専用薬剤を注入し、口腔内に保持して除菌します。
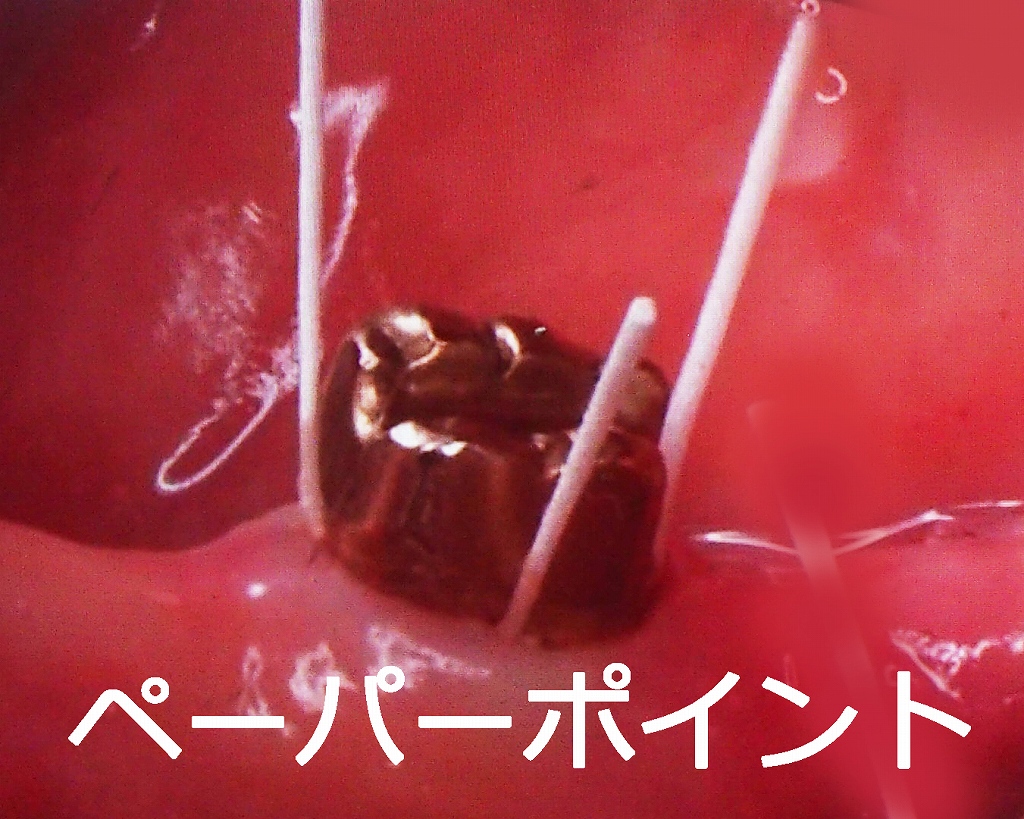
8
歯周内科 遺伝子診断(リアルタイムPCR法)
歯周病を引き起こす細菌は、口腔内に数百種類存在しています。その中でも特に毒性が高いのは以下の6種類です:P.g.菌、T.d.菌、T.f.菌、A.a.菌、F.n.菌、P.i.菌。遺伝子診断のリアルタイムPCR法は、この毒性の高い細菌の遺伝子配列だけを増幅させて、その存在を高い精度で検査する技術です。
歯周内科では、毒性の高い細菌を特定した後、歯周病治療の術前に抗生物質のアジスロマイシン(商品名ジスロマック)と抗真菌薬のアムホテリシンBを投与します。
歯周病の二大学会(日本歯周病学会・日本臨床歯周病学会)では、「歯周病菌検査(リアルタイムPCR検査)を行わずに歯周治療に抗生物質を使用することは、抗生物質の効かない耐性菌が増加するリスクがあるため避けるべきである」という見解が主流となっています。
メインテナンス
- 歯周病の再発を防ぐ -
保険適用の歯周病安定期治療 SPT(サポーティブペリオドンタルセラピー)
SPT(サポーティブ・ペリオドンタル・セラピー)は、歯周基本治療や歯周外科が終わり、病状が安定した患者さまの再発を防ぎ、歯周組織が回復した状態を維持するために行われる治療です。
月に1回の頻度でご来院いただき、歯のクリーニング、歯磨き指導、スケーリング、SRP、咬合調整などの治療を継続的に行うことが推奨されています。
ふかさわ歯科クリニック篠崎は、「かかりつけ歯科医機能強化型歯科診療所(か強診)」として厚生労働省に認定されているため、毎月のSPTも保険適用で受けていただけます。

メインテナンスの方法
Maintenance
歯周病のステージと対策:進行度に応じた治療法
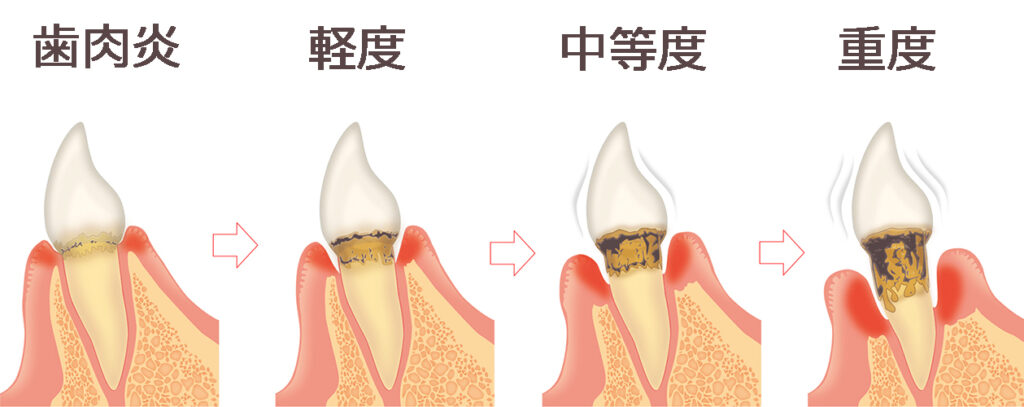
| 進行度合い | 歯周ポケット | 歯の動揺 | 出血 | 歯石 |
|---|---|---|---|---|
| 歯肉炎 | 正常 | 0度:0.2mm以内 | 〇 | 〇または× |
| 軽度歯周病 | 3mm以内 | 0度:0.2mm以内 | 〇 | 〇 |
| 中等度歯周病 | 4~6mm | 1度:0.2~1mm | 〇 | 〇 |
| 重度歯周病 | 6mm以上 | 2度:1.0~2.0mm以上 | 〇 | 〇 |
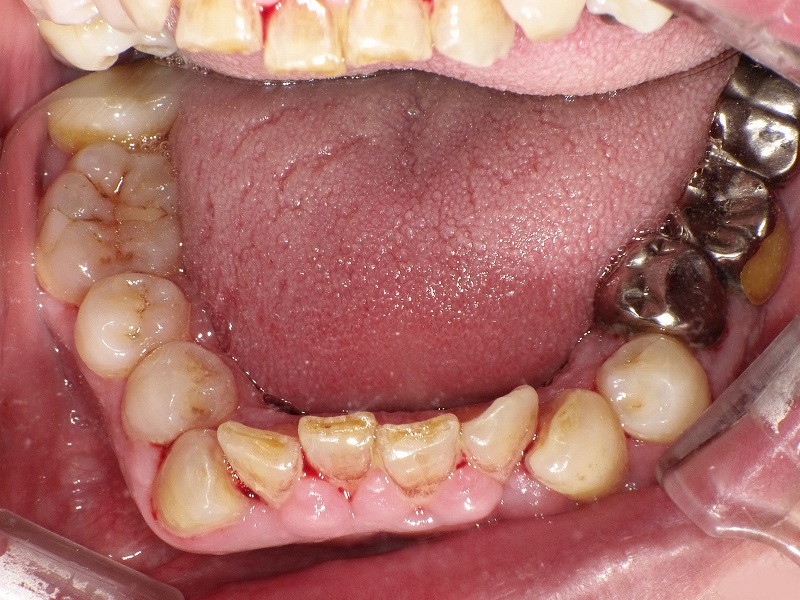
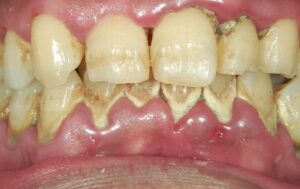
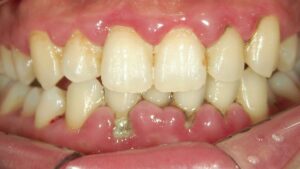
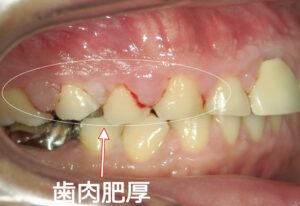
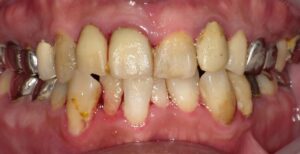
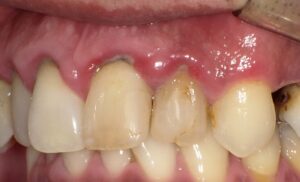
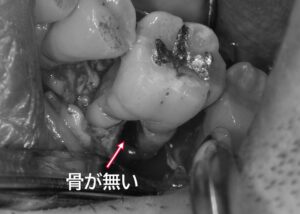
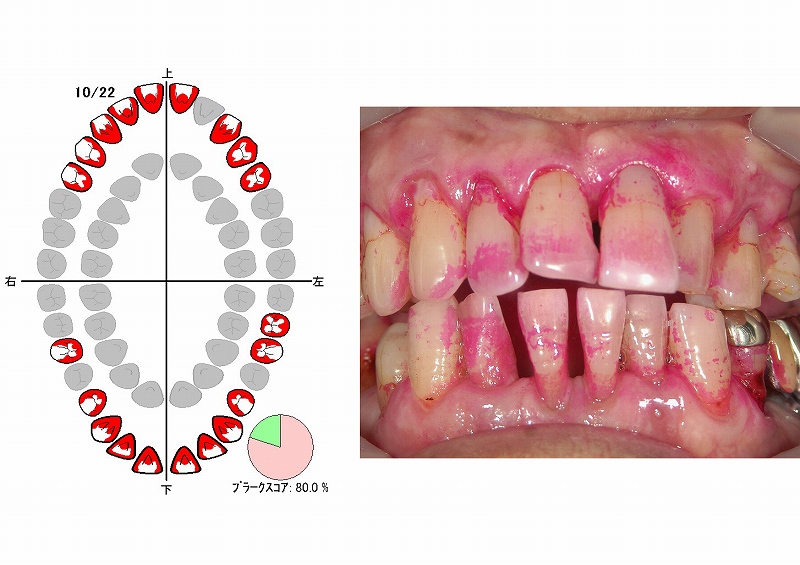
中等度歯周病の症例:進行症状と治療法
歯周組織再生の最新治療:リグロスが保険適用に
この写真は中等度に進行した歯周病の症例です。歯周ポケット内には多量の歯垢や歯石が付着しており、歯茎が炎症を起こし、発赤し腫れています。歯周病菌の代謝産物である揮発性硫黄化合物(VSC)が口臭の原因になることもあります。
また、中等度の歯周病では歯槽骨の破壊が進行しています。これに伴い、プラークコントロールが適切に実施されたり、歯科医院での歯石除去やPMTCなどの治療が行われると、歯肉が下がり歯根が露出することがあります。同時に知覚過敏が誘発されることもあります。
中等度歯周病まで進行すると、歯肉炎のように完全に健康な歯茎の状態に戻ることは難しく、口腔ケアが不十分であると進行スピードが早まることがあります。
現在では、破壊された歯周組織(歯根膜や歯槽骨)の再生が可能になっています。垂直性骨吸収の症例に限られますが、「リグロス」という治療薬が保険適用となったのは朗報です。
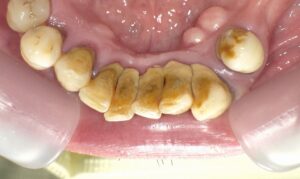
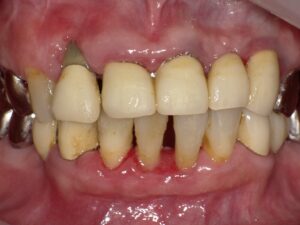
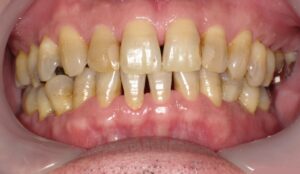
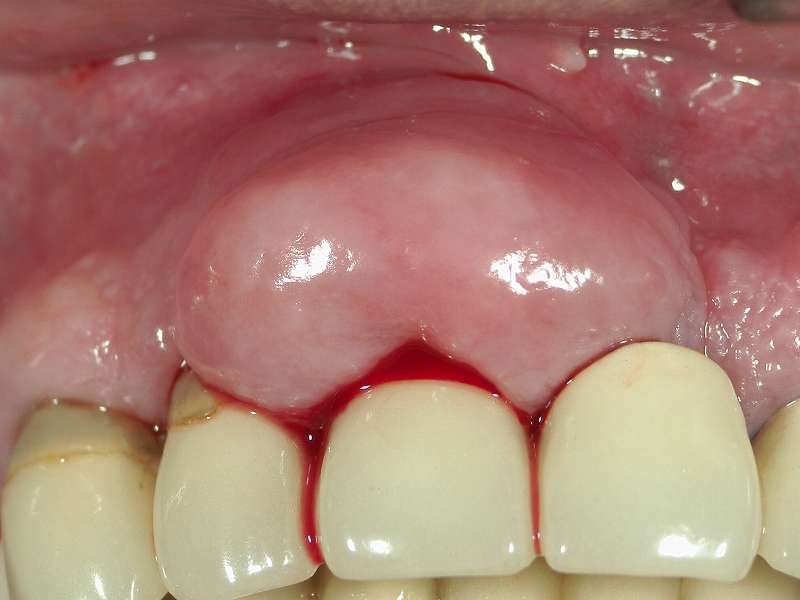
歯周病の手遅れ症状
歯茎の腫れと出血
歯周病が重度になると、代表的な手遅れ症状として歯茎の腫れと出血が見られます。
写真では、右上顎の1番から3番にかけて歯茎が大きく腫れています。この部位のレントゲンを撮影したところ、歯槽骨の破壊が根尖部まで進んでいることが確認されました。
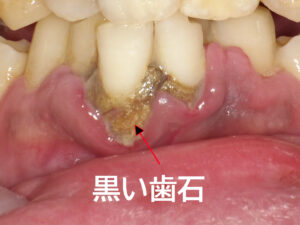
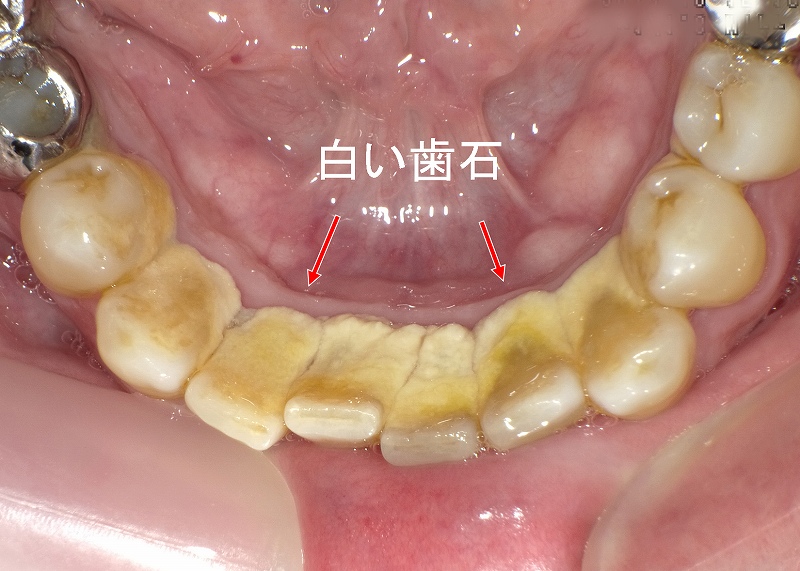
大量の黒い歯石沈着
下顎の前歯に大量の黒い歯石が付着しています。歯石自体には病原性はありませんが、歯周病菌の棲み処となるため、歯周組織の破壊が進行します。
さらに、プラークコントロールが不十分なため、多数の歯に虫歯が発生しています。
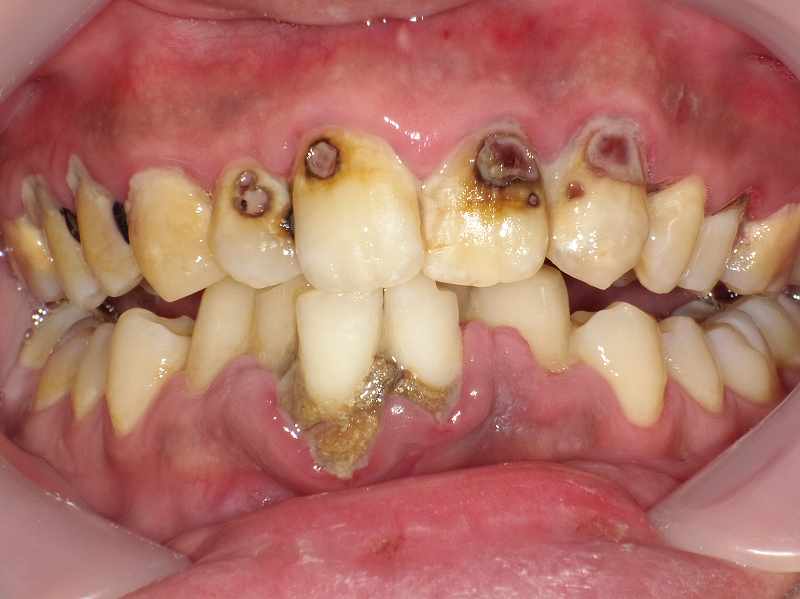
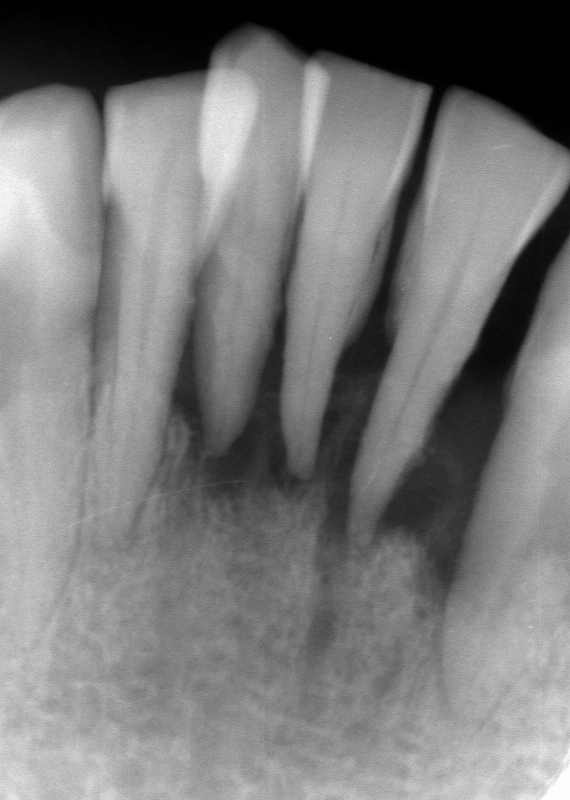
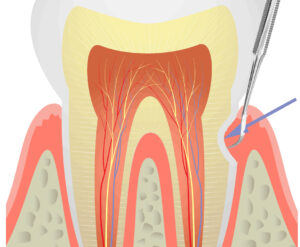
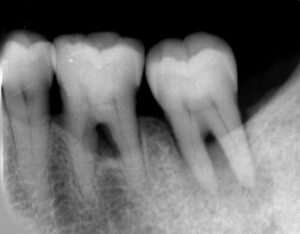
歯ぐきの健康と支える組織
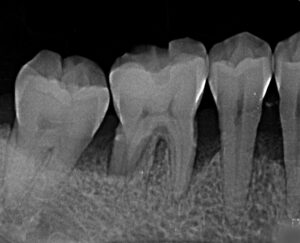
歯周病のレントゲン診断:歯槽骨の高さと歯周炎の関係
レントゲン写真では、歯周病菌が歯周ポケットから徐々に歯周組織の深部へ進行し、歯周炎を引き起こしながら歯槽骨を溶かしている様子が映っています。
歯根を支えている骨の高さが減少しているのがわかります。また、歯を前後左右に指で押してみると、この頃から僅かに揺れ始めるのも確認できます。
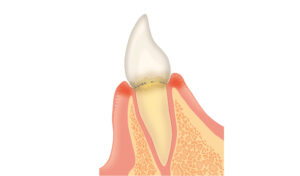
歯を支える組織の役割
歯を支える組織は、歯槽骨、歯根膜、セメント質で構成されています。これらの組織が健康であることが、歯をしっかりと固定するために重要です。歯周病はこれらの組織を破壊し、最終的には歯の喪失を招くことがあります。
歯周病の原因菌を知る:レッドコンプレックスと発症リスク
歯周病菌の分類と発症リスク
レッドコンプレックスと歯周病の関係
歯周病の原因は、 最も毒性の強いレッドコンプレックスと呼ばれる歯周病菌群を頂点とする歯周病原因菌の感染症です。
歯周病菌群はOrange complex(オレンジコンプレックス)と呼ばれる中リスクのグループとBiue、Purple、Green、 Yellow complexなどの低リスクのグループに分類されます。
また、生活習慣(ストレス、病気、タバコ、歯ぎしり、糖質の過剰摂取、マグネシウム・オメガ3系脂肪酸の摂取不足、カルシウムの過剰摂取)なども歯周病の発症原因となっています。
歯周病の予防
歯周病の予防には、日々の正しい歯みがきが不可欠です。特に、歯と歯ぐきの境目を丁寧に磨くことが重要です。また、定期的な歯科検診を受けることで、初期の歯周病を早期に発見し、適切な処置を受けることができます。フロスや歯間ブラシの使用も効果的です。
喫煙・唾液・虫歯と歯周病の関係
喫煙の影響
喫煙は歯周病のリスクを大幅に高めます。タバコの有害物質が歯ぐきの血流を悪化させ、免疫力を低下させるため、歯周病が進行しやすくなります。また、喫煙者は治療後の回復も遅くなる傾向があります。
唾液の役割
唾液は口内の健康を維持する重要な役割を果たします。唾液は細菌や食べかすを洗い流し、口腔内のpHバランスを保つことで、歯周病の予防に貢献します。唾液の分泌が減少すると、口内環境が悪化し、歯周病のリスクが高まります。
むし歯と歯周病の関係
歯周病とむし歯は相互に影響を与え合います。歯周病が進行すると歯がぐらつきやすくなり、むし歯も進行しやすくなります。逆に、むし歯があると歯周病の治療が難しくなり、治療期間が長引くことがあります。両者を同時に予防することが、口腔内の健康を保つために重要です。
歯周病と全身の健康との関係
Disease
江戸川区篠崎で歯周病予防・治療をご検討の方へ

\
いつでも
お気軽にご相談ください
/
ふかさわ歯科クリニック篠崎では、患者様の大切な歯を1本でも延命するため、軽度歯周病から重度歯周病に至るまで様々な治療法で対応しています。歯周病予防をはじめ、早期発見・早期治療で症状の改善・維持を行い、抜歯回避に努めております。また、全身麻酔にて手術を行う周術期の方の歯周病の管理も行っております。江戸川区篠崎駅近郊で歯周病予防・治療をご希望の方は、複数の歯科衛生士が在籍する当院までお気軽にご相談下さい。
歯周病記事一覧
筆者・院長

深沢 一
Hajime FUKASAWA
- 登山
- ヨガ
メッセージ
日々進化する歯科医療に対応するため、毎月必ず各種セミナーへの受講を心がけております。
私達は、日々刻々と進歩する医学を、より良い形で患者様に御提供したいと考え、「各種 歯科学会」に所属すると共に、定期的に「院内勉強会」を行う等、常に現状に甘んずる事のないよう精進致しております。 又、医療で一番大切な事は、”心のある診療”と考え、スタッフと共に「患者様の立場に立った診療」を、心がけております。